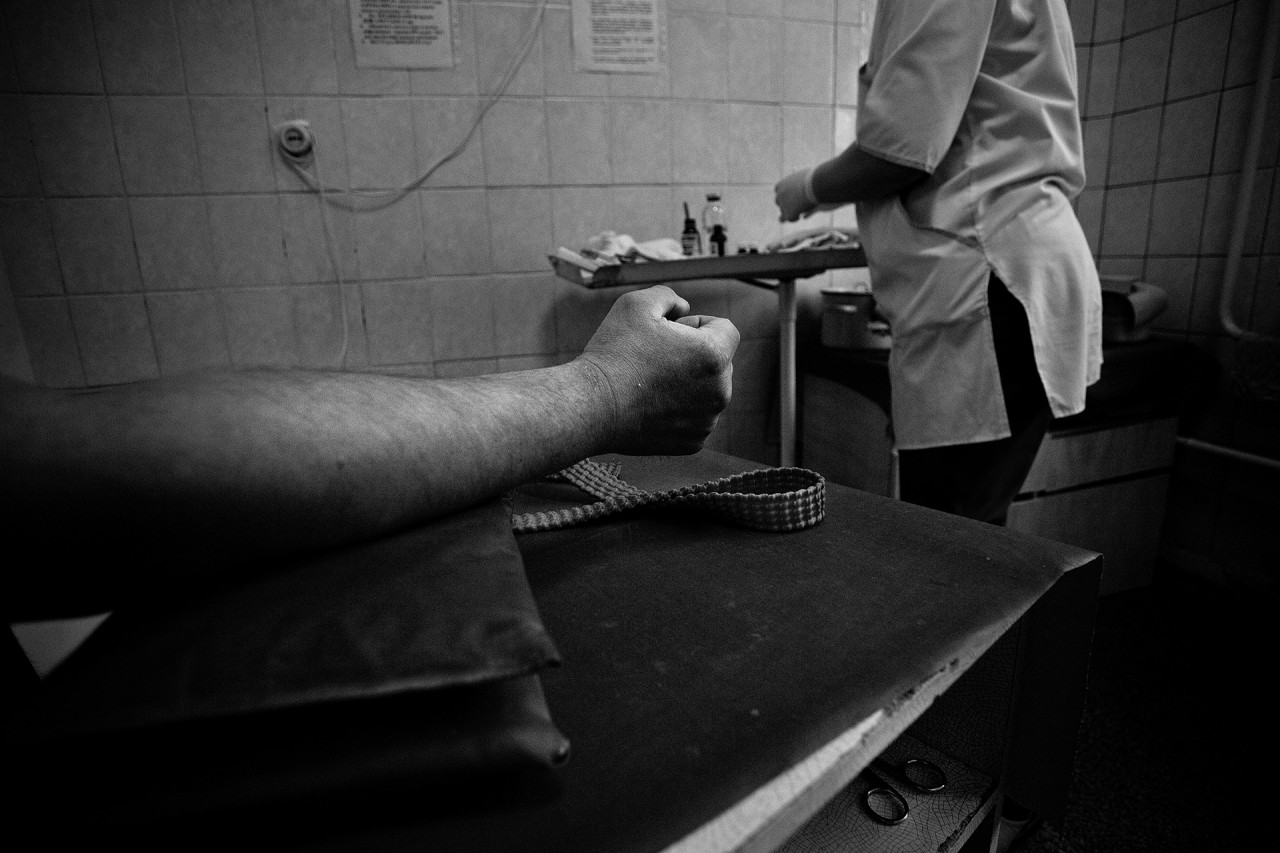
Наш текст об ошибке врача, из-за которой погибла 31-летняя молодая женщина, вызвал большой интерес у наших читателей. А мы вдруг поняли, что о похожих случаях пишем с завидной регулярностью. Чтобы не быть голословными, мы сделали подборку самых нашумевших историй за последние 10 лет. Все они происходили в Карелии, и за каждой скрывается своя беда. О том, какие ошибки допускают врачи, стоит ли слепо верить медицине и о том, почему медики остаются без наказания, читайте в нашем материале. И сразу оговоримся: очернить наших медиков или вызвать к ним недоверие мы не хотим. Все изложенное — лишь голые факты.
Три миллиона за смерть жены и мамы
Этот случай произошел в 2008 году, но родные 33-летней Анжелики Анохиной никогда об этом не забудут. Тогда при операции в гинекологическом стационаре Петрозаводска в теле Анжелики оставили пеленку размером 50 на 30 сантиметров. Пять месяцев Анжелика прожила в страшных муках, прошла через, наверное, десяток врачей, и ни один из них так и не поставил верный диагноз. Наказать рублем муж погибшей Алексей Анохин, который остался с тремя детьми, решил все больницы, где побывала жена, – роддом имени Гуткина, чьим подразделением является гинекологический стационар, БСМП, инфекционную и республиканскую больницы. По сути, в суде вину врачей доказывать не пришлось – в рамках уголовного дела была сделана московская экспертиза, где черным по белому написано, какие непростительные ошибки совершали врачи на каждом этапе лечения. По заключению экспертов, смерть Анжелики можно было предотвратить, времени на это было предостаточно.
В 2011 году по этому громкому уголовному делу состоялся суд. Врачи не хотели признавать вину и сослались на большой вес пациентки.
– Женщина была третьей степени ожирения, у нее не было мышц, их заменила жировая ткань. У нее не было напряжения мышц, что бывает при остром животе. Жировая прослойка не давала симптомов раздражения брюшины, — сетовали они.
Тяжелее всего смерть мамы пережила 13-летняя дочь Алина, девочка впала в депрессию, думала о самоубийстве, даже пришлось обращаться за помощью к психологу. Братья-двойняшки, которым было по 8 лет, тоже вспоминали маму. Вообще дети к маме были очень привязаны. Они плакали, когда маму в очередной раз определяли в больницу, просили ее не уходить. По воспоминаниям врачей, Анжелика Анохина все время говорила о детях и спешила к ним.
Согласно решению суда, роддом должен был выплатить семье Анохиных полтора миллиона рублей морального вреда, 600 тысяч – БСМП, полмиллиона – инфекционная больница и 400 тысяч — республиканская.
Остался без обследования
Шокирующая история случилась в Прионежском районе. К заведующей хирургическим отделением местной больницы привезли пациента: несовершеннолетний парень попал в ДТП и его срочно нужно было обследовать. Но врач решила не делать полного обследования брюшной полости и заявила, что с молодым человеком все нормально. Позже выяснилось, что юноша получил серьезную травму печени, его состояние ухудшилось. Врачи провели срочную операцию, но она не помогла: молодой человек умер.
За то, что врач не оказала своевременной помощи больному, суд первой инстанции признал врача виновным и назначил ему наказание — лишение свободы на срок 2 года условно с испытательным сроком 2 года. Помимо этого суд также частично удовлетворил гражданский иск потерпевших о компенсации морального вреда в размере 100 тысяч рублей. Но участники заседания остались недовольны таким решением и подали апелляцию.
Верховный суд Республики Карелия, на днях рассмотрев дело, снизил наказание врача до 1 года 11 месяцев лишения свободы с испытательным сроком 2 года. А гражданский иск о возмещении морального вреда отменен и направлен на новое рассмотрение.
«Они врачи — они лучше знают»
— Куплю лодку и буду рыбачить . Природа, тишина, красота! — говорил петрозаводчанин Евгений Меккиев о своих планах на пенсию. Но в феврале 2014 года, в месяц своего 55-летия, он заболел. Болели спина и грудь, боль отдавала в правое бедро. Врачи Отделенческой клинической больницы, где как сотрудник железной дороги наблюдался Евгений, поставили диагноз — обострение остеохондроза.
Выписанные лекарства Евгению не помогали. С каждым днем боль становилась все сильнее. Как вспоминают родные Евгения Меккиева, через три месяца лекарств было столько, что они не помещались на подоконнике: таблетки он принимал уже горстями. Врачи выписывали все новые и новые лекарства. За эти 5 месяцев, судя по записям в карточке, пациента посмотрели несколько врачей железнодорожной поликлиники: два разных терапевта, невропатолог, хирург. И все писали один диагноз — остеохондроз. А между тем мужчина уже не мог нормально двигаться, а тем более работать.
В июне Евгения на две недели положили в железнодорожную больницу. И опять же лечили от остеохондроза грудного отдела позвоночника и межреберной невралгии. Как говорится в выписном эпикризе, после лечения боль в груди и спине уменьшилась. Но появились боли под правой лопаткой. Больного выписали домой для амбулаторного лечения.
Поверив врачам, что у него остеохондроз, мужчина решил походить на платные процедуры в Костную клинику Петрозаводска. Но через две недели процедур ему нисколько не полегчало. Дома Евгений уже ходил, держась за стенки. Более того, по ночам появились сильные боли в ногах. Невропатолог поликлиники продолжала выписывать больному таблетки и натирание кремом «Аэртал». В июле Евгений приходил к разным врачам поликлиники через каждые 2-3 дня.
— Врач в Костной клинике ему сказал, что после таких процедур он уже должен бегать, и посоветовал обратиться в неврологическое отделение Республиканской больницы. В больницу мы его вели под руки. Он сам уже не мог идти, он был фактически при смерти. На платной консультации в Республиканской больнице врач сразу сказал мужу, что у него не неврология.
Евгений лег на обследование. Пациенту сделали рентгенографию и нашли множественные разрушения костей. Диагноз звучал страшно – множественная миелома, по-простому говоря, рак крови. Через неделю, как Евгений оказался в реанимации, у него отказали почки. Как говорили врачи родственникам, он был на волоске от гибели. Поражение почек — это одно из наиболее тяжелых осложнений миеломной болезни. Если бы почки отказали дома, то пациента можно было и не спасти. А если бы правильный диагноз был поставлен раньше, то, возможно, почки не отказали.
Этот случай врачи, которые обследовали Евгения Меккиева, комментировать не хотели. А одна из докторов сказала, что за две недели, как у Евгения Меккиева отказали почки, она постановила ему диагноз — болезнь Паркинсона.
— Интересный случай. Я четко видела паркинсонический синдром. Возможно, это проявление токсического влияния на клетки мозга. Кости распадались и отравляли кости мозга. Теперь буду рассказывать об этом случае студентам, — сказала она.
76-летняя мать Евгения Меккиева до сих пор не может оправиться от смерти старшего сына. Первый месяц пожилая женщина каждый день приходила на могилу к сыну.
Без помощи
В Кемском районном суде рассматривали дело врача-хирурга, по вине которого умер пациент. В железнодорожную больницу Кеми после ДТП привезли 15-летнего юношу. При наличии медицинских показаний о получении им травмы живота врач не провел ему полного обследования состояния органов брюшной полости.
Между тем молодой человек получил травму печени с ее разрывом. Правильный диагноз поставили только более чем через 4 часа после значительного ухудшения здоровья больного. Проведенная операция не привела к положительному результату, и молодой человек скончался в больнице.
Суд признал врача виновным и приговорил его к 2 годам условно с испытательным сроком 2 года. Также врач должен выплатить семье погибшего 100 тысяч рублей моральной компенсации.
«Почему ты не можешь родить?»
Это произошло в 2012 году. Те августовские дни, проведенные в роддоме, Татьяна Тяпкина не забудет уже никогда. 20 августа у женщины немного поднялось давление, и гинеколог отправила ее в роддом. А 23 августа у Татьяны начались схватки.
– Это еще утром случилось, но до вечера я терпела, – рассказывает женщина. – Потом врач осмотрела меня, мне сделали какой-то укол – и боль вроде бы немного отступила, но все равно не ушла. Ночь я промучилась, а утром пошла к врачам, сказала, что терпеть больше не могу. Интервал между схватками был уже 3-4 минуты, времени оставалось все меньше. Но мне велели подождать – у врачей была пересменка. Потом ко мне все-таки пришли и отправили в родзал рожать.
Все это время рядом с Татьяной была мама, она хотела поддержать дочь. Женщина вспоминает: схватки у нее длились очень долго, она промучилась с трех часов дня до семи вечера. Потом повторилась история с пересменкой, а Татьяне снова сделали укол. От него схватки утихли, и больше часа она пролежала одна – никто из врачей или акушерок к ней не подходил. В этот момент женщине стало страшно: она не понимала, что с ней происходит и долго ли это еще продлится.
Мальчик родился почти сразу же после того, как врач и акушерка все-таки появились в родзале. Татьяна все ждала, что ребенок закричит, но так ничего и не услышала. Сотрудники роддома засуетились, выгнали ее маму из палаты и принялись искать реаниматолога. Больше получаса они пытались вернуть малыша к жизни, но все попытки оказались тщетны.
Женщина не может простить врачам, что их не было рядом с ней в нужный момент, и поэтому ее сын, который родился полностью здоровым, задохнулся. После случившегося Татьяну сразу же окружили вниманием: перевели в отдельную палату, привели психолога. Женщина только вздыхает: это бы внимание ей – во время родов.
Больше всего женщину удивила реакция врачей: вместо того чтобы признать вину или просто извиниться, они обвинили в смерти ребенка… мужа Татьяны!
– Мне сказали: мол, от ребенка чем-то пахло, значит, у него была инфекция, которую мне якобы занес мой муж. Мол, во время моей беременности он сходил «налево», – вспоминает Татьяна. – И из-за этой инфекции ребенок и родился мертвым. То есть они нас всех еще и поссорить попытались. Это просто бред, мы с мужем так мечтали о ребенке, так его ждали… Он сразу же сдал все анализы – никакой инфекции у него, конечно же, не нашли. Дальше начались другие странности. Поначалу врачи утверждали, что ребенок не был задушен. А потом в документах указали, что вокруг шеи у него обвилась пуповина. Хотя в заключении, которое я получила из морга, об этом ни слова. В причине смерти указана асфиксия – нехватка кислорода. Еще в голове у сына нашли несколько лопнувших сосудов. Возможно, они лопнули в тот момент, когда акушерка схватила меня за ногу и начала давить, закричав: «Почему ты никак не можешь родить?..». Уже потом я прочитала, что ребенок погибает через 12 часов после начала схваток. А я рожала 13 часов.
Смертельное лечение
Следственный комитет Карелии возбудил уголовное дело против петрозаводских врачей, которые обвиняются в ненадлежащем исполнении своих обязанностей. По информации Следкома, в мае прошлого года житель Петрозаводска обратился за помощью в одну из городских поликлиник.
Участковый врач нашел у него заболевание позвоночника и назначал лечение, в том числе физиотерапию, после проведения которой состояние мужчины ухудшилось.
Он позвонил в «скорую», но та к нему не поехала — по телефону мужчине дали рекомендации, что лучше делать и какие препараты принимать. Потом несчастный снова пошел в поликлинику к участковому и объяснил, что чувствует себя еще хуже. Однако назначенного лечения врач ему все равно не отменил. В этот же день мужчина умер от заболевания сердца. Между тем днем, когда он обратился к своему участковому, и днем смерти прошло всего четыре дня. Следователям предстоит выяснить, есть ли вина врачей в случившемся, и дать оценку действиям медиков.
«Сидите и ждите, пока ваш ребенок умрет»
Все началось как обычная простуда. 18 августа у 5-месячного Мирослава поднялась температура. Чтобы исключить вероятность пневмонии, ребенка с мамой положили в больницу. Малышу сделали снимки, никакой пневмонии не обнаружилось, и Анна с малышом вернулись домой. А ночью у маленького Мирослава началась рвота.
— Мы снова поехали в больницу, там нам сделали укол от рвоты. Причем я говорила врачам, что мой сын очень боится уколов, надо немного размять место, куда делать укол. Месяц назад его откачивали после прививки: он начал задыхаться. «Ой, что ты начинаешь», — отмахнулись от меня врачи, — рассказывает Анна Черноусова. – В результате у ребенка была опять шоковая реакция на укол.
По словам мамы, в дальнейшем врачи Сегежской ЦРБ только и делали, что отмахивались от ее тревог и сомнения. В 5 утра Мирославу стало еще хуже: он не мог держать голову, а зрачки в глазах беспорядочно бегали.
— Пришла невропатолог, посмотрела на моего ребенка и сказала: «Третий раз такое в жизни вижу. Это аллергия на лекарство, — вспоминает Анна. – Нужно сделать укол от аллергии». Уже тогда мой ребенок, боявшийся уколов, никак не отреагировал.
Все эти два дня, что Анна пролежала в сегежской больнице, материнское сердце не находило покоя. Мама просила отправить их в Петрозаводск.
— Я несколько раз говорила заведующей детским отделением Татьяне Пикалевой, чтобы она посмотрела, что с моим ребенком что-то не то. Но она только говорила: «Что ты за мной бегаешь, у меня тяжелый ребенок в родильном отделении лежит. Какой Петрозаводск? У тебя все нормально. Сейчас прокапаем капельницу и все».
К тому времени Мирославу сделали пункцию, чтобы исключить менингит. Кормили малыша уже через зонд.
— Вечером на второй день он даже пришел в себя, улыбнулся даже, — говорит Анна. – А потом перестал вообще реагировать. Пришла заведующая, светила ему в глаза и говорила: «Видишь, видишь, есть световой эффект». В это время сидит медсестра, смотрит на меня и шепчет мне: «В Петрозаводск, в Петрозаводск». Тогда я ворвалась в ординаторскую и закричала, чтобы моего ребенка срочно на реанимобиле отвезли в Петрозаводск.
Через три часа, как мальчика привезли в инфекционную больницу Петрозаводска, он впал в кому третьей степени, самую тяжелую кому. У ребенка отказали легкие, и теперь он дышит только с помощью аппарата искусственной вентиляции легких.
По словам родителей, сомнения, что у Мирослава вовсе не опухоль, закрались к ним после второго разговора с врачом, делавшим МРТ. Алексей поехал забрать снимки, чтобы отсылать их в федеральные клиники. Врач сказал, что поставленный диагноз «опухоль» не соотвествует данным МРТ.
— Когда нам сказали, что у нас опухоль, мы были в шоке. Мирославу делали УЗИ в 1 месяц и в 3. Получается, такая огромная опухоль образовалась за два дня? Разве рак может развиться так быстро? У меня был абсолютно здоровый ребенок, он даже не плакал. Ночью спокойно спал, настолько идеальный, что каждый вечер благодарила Бога за такого ребенка. Я и не думала, что дети такими бывают, — говорит Анна Черноусова.
Семья Черноусовых начали искать помощи у специалистов в федеральных клиниках Москвы и Санкт-Петербурга. У семьи началась настоящая война с врачами и чиновниками Минздрава.
— Мы сами пришли в Минздрав и назвали 5 клиник, куда надо отправить снимки и анализы Мирослава. Нас просто шокировало отношение к нам в Минздраве. Нам пришлось бегать и просить, чтобы наши документы отправили как можно скорее. Я заскакиваю в кабинет к специалисту отдела в организации медицинской помощи и говорю, что не уйду, пока она не отправит документы в клиники, — рассказывает Анна.
После Мирославу сделали повторный анализ на выявление опухолевых клеток. Один и тот же врач-онколог, с разницей в 18 дней, дает два разных заключения. При повторном анализе опухолевых клеток у ребенка не нашли!
В карельском Минздраве уверены, что Мирослава лечили по всем стандартам. И оснований проводить служебную проверку, по мнению чиновников, нет.
— Сейчас у сына появились каких-то движения, он шевелит ножкой. Последнее исследование показало, что новообразование чуть-чуть уменьшилось, — говорят Черноусовы. У семьи появилась надежда, что сын поправится.
Неправильная операция
Мария Еркина, сколько себя помнит, никогда не болела. Лежала в больнице, только когда детей рожала – три раза получается. Потому, когда в декабре позапрошлого года, практически накануне Нового года, у нее заболела нога, Мария поначалу не обратила на это никакого внимания. Не до врачей было, тем более что она вдова, единственная кормилица троих несовершеннолетних детей. «Просто неловко встала, отсюда и боль», — решила женщина.
Но боль не отступила. Напротив, она становилась все сильнее. Мария уже не могла лежать на диване, ей пришлось перебраться на пол и зафиксировать больную ногу на стуле.
— Если у вас когда-нибудь болели зубы, вы меня поймете, — говорит Мария. — Это то же самое, только в ноге. Потом я уже не сдерживала себя, криком кричала. «Скорую» я вызывала по нескольку раз в день на протяжении трех дней. Врачи приезжали один за другим, вкалывали обезболивающее и уверяли: сейчас все пройдет. Один врач вообще некрасиво повел: я лежу, от боли даже говорить не могу, а он на меня чуть ли не кричит, мол, хватит придуриваться, вставай, ты притворяешься! Потом, когда я уже стала бумаги для суда собирать, в скорой помощи мне сказали, что мои вызовы у них не зафиксированы. Я не поленилась, взяла распечатки исходящих вызовов с моего домашнего телефона за те три дня. Там видно, когда и сколько раз я набирала номер неотложки.
В конце концов молоденькая медсестра сжалилась над страдающей женщиной и отправила ее в больницу с ложным диагнозом «подозрение на аппендицит». Марию Еркину забрали в Больницу скорой медицинской помощи. Несколько дней она провела в неврологическом отделении – понятное дело, что никакого аппендицита у нее не нашли, зато хоть кололи обезболивающее. Потом ей сделали компьютерную диагностику и поставили точный диагноз: грыжа одного из позвоночных дисков. Заведующий нейрохирургическим отделением БСМП объяснил Марии, что надо соглашаться на операцию, другого выхода нет.
— Мне пообещали, что после операции я чуть ли не на следующий день забегаю, — вспоминает Мария.
Женщину прооперировали. Ближе к Новому году больных начали выписывать. Марии тоже хотелось провести праздник с детьми, поэтому она попросила выписать и ее, хотя боль в ноге не прошла. Главное, хоть полегче немного стало. Врачи пообещали: боли постепенно пройдут.
До лета Мария ходила с палочкой. На прием к врачу в поликлинику ее отводили дети, ходить в одиночку она практически не могла. Ездить же к ней на дом врачи отказывались, они почему-то считали, что женщина притворяется. Дескать, после такой операции больные уже через неделю «летают», а она все с палочкой хромает.
— Может, если бы мне все правильно сделали, я бы и «полетела», — говорит Мария, — а так с каждым месяцем все хуже и хуже становилось. Однажды шла из поликлиники и вдруг такая нестерпимая боль накатила, что я прямо на землю и упала. Вдруг наряд полиции подоспел, думали, я пьяная. Чуть в отделение не забрали, хорошо, справка из поликлиники с собой была.
Наконец Мария решила обратиться к нейрохирургу республиканской больницы. Тот удивился: со времени операции прошло больше полугода, а боли так и не прошли. Он назначил Марии повторное компьютерное обследование. Увидев его результаты, хирург ничего не сказал, только перенаправил женщину обратно в БСМП со словами: «Пусть с вами те объясняются, кто это сделал…» Как оказалось, во время операции Марии по ошибке вместо больного позвонка L5-S1 удалили здоровый L4-L5.
Когда Мария вернулась в городскую больницу, ей показалось, что ее там уже давно ждали. Врачи тут же признали свою ошибку и предложили повторную операцию. Ее вызвался сделать сам заведующий нейрохирургией.
— Врач мне сказал: ваше право подавать жалобу, хирурга, который допустил ошибку, мы накажем, но, вы поймите, всякое бывает, он просто задел другой позвонок, случайно, — говорит женщина. — Почему же они мне раньше об этом не сказали? В эпикризе же было сказано, что я здорова. А из заключения «Ингосстраха-М», куда я обратилась с просьбой провести расследование, становится понятно, что мне действительно удалили не тот позвонок.
Марии сделали повторную операцию. Боли практически прошли. Но остались онемение ноги и хромота. Теперь Мария не может долго ходить, ей запрещено работать наклонясь. Это предписание женщина не соблюдает, потому что трудится уборщицей. Найти другую работу не позволяют глаза. Мария — инвалид по зрению.
— В последнее время я перестала ходить в поликлинику, обратилась к платному врачу, — говорит женщина. — Так вот он объяснил, что позвоночная грыжа — еще не повод для операции, эту болезнь с помощью уколов и лекарств можно вылечить за месяц. И я обратилась в суд. Мне обидно. Я была здоровой женщиной, а теперь… И ведь никто даже не извинился!
Гипс «а-ля Плисецкая»
51-летний Евгений Гельзин поскользнулся и упал в цветочном магазине. Он покупал букет для жены – в тот день у нее был день рождения.
– Заходит, впереди себя цветы держит, а сам хромает, – вспоминает Светлана Гельзина. – И говорит: «Представляешь, я так сейчас кувырнулся, но цветы целы».
Ушибленное место на левой ноге болело, и Евгений решил съездить в травмпункт. Вернулся с диагнозом «разрыв ахиллова сухожилия» и направлением в больницу. В БСМП он отправился на следующий день. Евгению сразу назначили операцию: поврежденное сухожилие надо было сшить. К вечеру пациента прооперировали.
Увидев мужа, Светлана забеспокоилась:
– Мы приезжаем, а у него нога загипсована до самого паха. Огромный тяжеленный гипс! Как сказал муж, гипс «а-ля Плисецкая»! Он лежал на допотопной кровати, пружина просела чуть ли не до самого пола. Висел, как в гамаке, в этой кровати. А ведь он после операции, должны были положить его на щит.
Светлане Гельзиной сказали, что ее муж пробудет в больнице 10 дней. Но уже на вторые сутки Евгения неожиданно выписали.
– Я у мужа по телефону спрашиваю, что случилось. А он мне: «Я не знаю, что происходит, такое впечатление, что экстренная эвакуация, всех выписывают!». А ведь Женю даже на костылях не научили ходить.
Светлане Гельзиной объяснили, что никакого лечения ее мужу не требуется, он – амбулаторный больной и может лечиться дома. В гипсе Евгению предстояло ходить восемь недель.
Через две недели Евгений Гельзин умер. Внезапно и почти мгновенно, на глазах у 19-летнего сына. Как сказано в медицинских документах, причина смерти – «тромбоэмболия легочной артерии на фоне острого тромбоза глубоких вен левой нижней конечности». Если объяснять по-простому, в загипсованной ноге пациента произошло загущение крови и образовался тромб, который оторвался и закупорил легочную артерию. Трагедию можно было предвидеть и предотвратить.
По факту смерти Гельзина Минздравом была проведена служебная проверка. Сухие строчки отчета говорят об ошибках, или, как они названы в документе, дефектах медперсонала. Так, оперирующим врачом, а после и лечащим «не соблюдены требования по проведению профилактики тромбоза глубоких вен и тромбоэмболии легочной артерии в до- и в послеоперационном периоде». А между тем профилактика эта прописана не где-нибудь, а в приказе Минздрава, изданном еще в 2003 году. Этот приказ висит в ординаторской травматологического отделения!
В нем черным по белому написано: «Острый венозный тромбоз развивается у 30% оперированных общехирургических больных, у 70-80% после травматологических и ортопедических вмешательств». Разве может этого не знать врач?!
Но самое страшное в другом. Вполне возможно, никакого разрыва ахиллова сухожилия у Евгения Гельзина не было!
– В заключении судмедэксперта говорится, что сухожилие без изменений, – сообщил нам первый заместитель следственного отдела Петрозаводска Валерий Хилькевич. – Судмедэксперт, если видит следы разрывов, травмы, описывает это подробно, если же нет – фиксирует факт отсутствия.
– То есть разрыва ахиллова сухожилия не было?
– По предварительным данным, да.
Если этот факт будет подтвержден следующей экспертизой, масштаб врачебной ошибки потрясает. Делая операцию, не заметить отсутствие повреждения невозможно. Наложить же тяжеленный гипс здоровому человеку… Подобное не укладывается в голове!
Карельский Минздрав так прокомментировал заключение судмедэксперта: в акте нет исследования поврежденного сухожилия, что «не позволяет оценить характер повреждения ахиллова сухожилия и состоятельности операционного шва». Странно, ведь если бы шов был, он не мог бы не привлечь внимание судмедэксперта.
Врачу, оперировавшему Гельзина, объявлен выговор. Работать он продолжает.
– Я каждый день плачу! Не стало нашего солнца! Мы с ним прожили 28 лет, и я чувствовала себя счастливым человеком! Не придет он больше домой, не крикнет: «Привет, зайцы!» – безутешна в своем горе Светлана Гельзина.
Неудачные роды
28-летняя молодая мама поступила в роддом им. Гуткина в Петрозаводске ночью 2 марта на 37-й неделе беременности с жалобами на боли в животе.
На следующий день акушеры приняли решение, что необходимо спровоцировать родовую деятельность. Врачи ввели необходимое лекарство, но это не помогло. Тогда акушеры попытались достать ребенка с помощью аппарата вакуум-экстрактор.
Вытащить малыша сразу не удалось. Насадку на вакууме меняли несколько раз. Возможно, именно из-за этого на голове мальчика образовались скальпированная рана и многочисленные гематомы. В ходе процедуры сердцебиение ребенка замедлилось. Тогда медики экстренно поменяли план родов — сделали кесарево. Только тогда врачи увидели, что мальчика удерживала пуповина, обвившаяся вокруг шеи, туловища и ножек. На тот момент ребенок уже не дышал. Спасти жизнь малышу удалось реаниматологам.
Стоит отметить, что в нашей стране вакуум-экстракция используется в 0,12 — 0,20% всех родов. Современная медицина прибегает к операции кесарева сечения, если невозможно спровоцировать естественный процесс родов.
На сегодняшний день ребенок в коме. Дышать самостоятельно он не может, его подключили к аппарату искусственного дыхания. Вдобавок из-за повреждения нервной системы у новорожденного нарушен мышечный тонус и отсутствуют рефлексы.
С диагнозом «тяжелое перинатальное поражение центральной нервной системы смешанного генеза», «судорожный синдром», «кефалогематомы обеих теменных костей» ребенка перевели в отделение интенсивной терапии Детской республиканской больницы.
— Как сказали доктора, если ваш сын и придет в себя, максимум он сможет только шевелить глазами. Мозг у него сильно задет, — рассказал отец. — При выписке из роддома им. Гуткина главврач в беседе с нами попросил прощения. Сказал, что был консилиум, и к врачу, возможно, применят взыскание.
Главврач роддома Евгений Тучин заявил, что он постоянно поддерживает связь с родителями и очень переживает из-за случившегося.
— Сейчас идет серьезная внутренняя проверка. Не стоит говорить о какой-то халатности или ошибке врачей. Мы проверим действия персонала поминутно. Забегая немного вперед, скажу, есть моменты, когда пуповина сама по себе играет важную роль, но не в этом конкретном случае.
В карельском Минздраве сообщили, что следят за судьбой ребенка, но делать выводы пока рано.
— Печально, что ребенок родился с тяжелой асфиксией. Дети пластичны. И может случиться чудо, — прокомментировала начальник отдела организации медицинской помощи женщинам и детям Елена Кузьмичева.
Родители составили заявление в прокуратуру Петрозаводска с просьбой провести проверку и привлечь виновных лиц к ответственности. Они также отнесли заявление в Минздрав Карелии для дальнейшего разбирательства.
«Это ваше?»
26 сентября 2013 года 23-летний Ян Радзюлис умер после того, как дежурный врач Больницы скорой медицинской помощи Чикин поленился его осмотреть. По официальной версии, парня ночью обнаружил на обочине наряд ППС и сообщил о нем в скорую помощь. «Скорая» доставила Яна в больницу, и там никто не помог ему. Работники лечебного учреждения посчитали человека пьяным и ограничились тем, что вызвали его мать и полицию, чтобы кто-нибудь избавил их от лишней работы. Когда мама Яна вошла в приемное отделение, она увидела своего сына лежащим на кафельном полу. Он стонал, кричал, из носа у него текла кровь, но ни один медицинский работник не считал своим долгом подойти к нему.
– Это ваше? – обратилась к матери Яна женщина в белом халате, находившаяся в том помещении.
Так и сказала. В среднем роде. Про человека.
Полицейские довезли маму и сына до дома, помогли довести его до квартиры. Лучше ему не становилось. Парень кричал, его, видимо, мучили страшные боли. Во второй половине дня мама снова вызвала «скорую». Яна привезли в ту же больницу. И тут выяснилось, что там, оказывается, есть нормальные врачи. Одного взгляда в зрачки умирающего оказалось достаточно, чтобы понять, что дело очень серьезное. Томография, реанимация, старания докторов, но было уже поздно – молодой, вчера еще совершенно здоровый человек умер. У Яна был перелом основания черепа, перелом правой глазничной пластинки лобной кости, линейный перелом чешуи затылочной кости, ушиб головного мозга тяжелой степени и множество других травм. Кроме того, в заключении судебно-медицинской экспертизы сказано, что в момент получения этих травм Ян был трезвым. Что же произошло ночью? Почему весь дежуривший персонал городской больницы не обращал на несчастного мальчика внимания? Почему женщина – медицинский работник – считает возможным называть своего пациента в среднем роде?
– Это очень неприятная ситуация, – говорил тогда главврач БСМП Алексей Хейфец. – Дежурный нейрохирург проявил преступную халатность. Наверняка будет уголовный процесс. И, если будет доказана вина этого врача, мы примем меры вплоть до репрессивного иска.
Что имеется в виду? Имеется в виду, что если родственники умершего выставят иск к больнице, то больница переадресует его одному конкретному недобросовестному врачу Чикину. Ведь больница не виновата. А другие врачи? Ведь не один же Чикин дежурил в ту ночь?
– Но принимал его нейрохирург. Остальные не должны вмешиваться, – объяснил главврач.
– А медсестры? Ну все медработники, которые видят страдающего от боли человека? Ведь ему даже не
попытались остановить кровь. Его даже не подняли с пола. Он так и лежал рядом с носилками.
– Средний медицинский персонал выполняет распоряжения врача. А распоряжений от него не было.
То есть не больница виновата, в которой врачи и медсестры равнодушно проходят мимо умирающего человека. Не система, при которой никто к тебе не подойдет, все свалив на одного конкретного Чикина. Ни Минздрав, чей Иван Иванович считает, что неоказание помощи страдающему человеку – это всего лишь «дефект», не стоящий серьезного наказания.
Примеров безразличного отношения к людям со стороны нашей системы здравоохранения очень много. Но Иваны Ивановичи не видят в этом закономерности, они не хотят даже обсуждать это. Они видят одного отдельного травматолога, одного отдельного нейрохирурга, одну отдельную медсестру. Они называют это человеческим фактором, подчеркивая, что он «всегда был, есть и будет». И не хотят понять, что пресловутый «человеческий фактор» – это они сами – бездушные чиновники, безразличные к чужой боли и чужому страданию…
Неправильная оценка
В ноябре 2014 года петрозаводчанин обратился в больницу с жалобами на температуру и боли в подреберье. Лечащим врачом был установлен диагноз. Несмотря на проводимые процедуры и назначенное лечение, больной скончался спустя 8 суток нахождения в стационаре.
Медицинской экспертизой установлено, что в ходе ведения данного пациента была дана неправильная оценка его состояния при УЗИ-контроле, в связи с чем возникли осложнения, операция была сделана несвоевремненно. Той же экспертизой было установлено, что заболевание, которое своевременно не распознали врачи, не являлось смертельным и в случае своевременного лечения окончилось бы выздоровлением.
В суде родственники потребовали с больницы моральную компенсацию.
Суд посчитал, что моральный вред, причиненный истцам нравственными переживаниями в связи с утратой отца, в силу положений гражданского законодательства подлежит возмещению, поскольку потеря близкого и родного человека является невосполнимой утратой. С БСМП взыскана в пользу каждого из истцов компенсация морального вреда в размере 800 тысяч рублей.
Без наказания
Эндоскописта Больницы скорой медицинской помощи, которого обвиняли в смерти своей пациентки, погибшей из-за того, что медик допустил неосторожность, признали виновным. Напомним: по версии следствия, во время проведения одной из процедур врач дал указание медсестре закрыть клапан на аппаратуре, к которой была подключена больная.
Оказалось, ему не понравился неприятный запах, который шел от пациентки. Это привело к тому, что женщина просто не смогла выдыхать поступающий в нее воздух. Ее тело начало раздуваться на глазах у персонала больницы. Вскоре пациентка умерла.
Погибшая находилась в больнице с неустановленным диагнозом. Чего только врачи у нее не подозревали! Но они так и не смогли в итоге понять, от чего женщина впала в кому. В суде неоднократно говорилось о том, что пациентка, скорее всего, не смогла бы выкарабкаться и без истории с клапаном. И о том, что лечащий врач женщины, проводя реанимационные мероприятия, после закрытия этого несчастного колпачка предпринял не все необходимые меры для того, чтобы реанимировать пациентку. Но ни то ни другое в суде учитываться не могло и не учитывалось. Выводы экспертиз однозначны: умерла женщина от баротравмы в результате перекрытия клапана на интубационной трубке.
Как бы убедительно ни выступал эндоскопист перед судом, доказывая, что не мог он дать указание закрыть, да еще по такой, с его точки зрения, нелепой причине, клапан на чужом оборудовании, судья ему не поверил. Не поверил он и медсестре, которая тоже категорически отрицает, что закрывала клапан и что получала на этот счет какие-то указания.
Судья не нашел отягчающих вину врача обстоятельств. В качестве смягчающих – счел его хорошие характеристики, отсутствие судимостей и беременность жены. В результате, как того и просил гособвинитель, эндоскописта приговорили к году ограничения свободы. Это значит, что он может продолжать жить жизнью обычного человека, только в течение двенадцати месяцев ему нельзя будет изменять место работы или место жительства без согласия специализированного органа, необходимо ежемесячно отмечаться в этом же органе и не выезжать за пределы Петрозаводска. Как объяснил судья, оснований лишать врача работы у него нет, ведь тот совершил преступление «небольшой» тяжести.
Печально признавать, но врачи совершают ошибки. Происходит это из-за усталости, невнимательности, отказа соблюдать прописанные стандарты оказания помощи. В 2017 году Всемирная организация здравоохранения выступила с инициативой, призывая вдвое сократить количество врачебных ошибок в ближайшие 5 лет.
При реализации этого проекта специалисты ВОЗ занимаются не только профилактикой таких ошибок, но и ведут статистику, отмечая, какие ошибки и по каким причинам возникают у врачей из тех или иных стран. Ошибки бывают самыми разными: врачи назначают лечение, не соответствующее диагнозу, прописывают пациенту неподходящее лекарство в неправильной дозировке или удаляют здоровый орган вместо больного.
Ошибочная трепанация черепа
Кенийские медики должны были провести плановую операцию по удалению тромба, который образовался в одном из сосудов головного мозга, для чего пациенту нужно было провести трепанацию черепа.
Операция, как казалось врачам, проходила успешно, однако через некоторое время после ее начала они обнаружили, что не могут найти тот самый тромб.
Вскоре медики с ужасом осознали, что на операционном столе находится пациент, вовсе не нуждавшийся в трепанации и каком-либо хирургическом лечении.
Дальнейшее разбирательство показало, что, скорее всего, ошибка произошла из-за того, что на кроватях пациентов были перепутаны идентификационные таблички, а оперирующий врач не побеседовал с больным перед началом операции.
Удивительным образом здоровье пациентов не сильно пострадало: прооперированный по ошибке мужчина быстро восстановился, а тот, кто нуждался в удалении тромба, по непонятным причинам тоже стал чувствовать себя лучше. Врач, медсестра и анестезиолог, проводившие операцию, были отстранены от работы.
Смотрите в нашей галерее 10 невероятных медицинских случаев, произошедших на самом деле:
Пенис, порубленный на мелкие кусочки
В 2004 году румынский хирург Наум Чому (Naum Ciomu) проводил очередную операцию — ему нужно было удалить доброкачественную опухоль, образовавшуюся на яичке. Неожиданно для всех присутствующих в операционной врач отрезал пациенту пенис, после чего порезал на мелкие кусочки. Позже хирург признался, что сделал это из-за стресса: во время операции он случайно перерезал мочеточник пациента, что вывело его из себя и спровоцировало дальнейшие действия.
Пациент остался инвалидом — ему сделали «половой член» из мышц и кожи, однако орган не может выполнять никакие функции.
Дело не обошлось без судебного разбирательства: отстраненного от работы хирурга обязали выплатить 33-летнему пациенту около 500 тысяч евро в качестве компенсации.
Кремация вместо заморозки
Американец Курт Пилгерам обратился в компанию Alcor, которая предоставляет услуги по криозаморозке тел умерших людей. Сотрудники таких компаний проводят криоконсервацию тел для дальнейшего хранения — предполагается, что в будущем тела можно будет разморозить и оживить.
Отец Курта, 90-летний Лоуренс Пилгерам, хотел, чтобы его тело было заморожено после смерти. Мужчина умер в пятницу, и его близкие немедленно обратились в компанию для проведения необходимых процедур. Специалисты по криоконсервации прибыли лишь в понедельник — они в дальнейшем утверждали, что прошло слишком много времени после наступления смерти, а потому подготовка к заморозке с использованием криоконсервантов была невозможна.
Далее они действовали, не посоветовавшись с родственниками умершего: голова была отделена от тела и все-таки законсервирована, а тело по неизвестным причинам кремировано. Представители Alcor отправили прах умершего по почте — получение такой посылки шокировало родственников Лоуренса.
Сейчас семья Пилгерама требует от Alcor около миллиона долларов, однако представители компании сообщают, что тело просто не подходило для криоконсервации.
Известие о скорой смерти по видеочату
Эрнест Квинтана проходил лечение в Медицинском центре Кайзер Перманенте. 78-летний мужчина был серьезно болен — он страдал хронической обструктивной болезнью легких, а вся семья понимала, что он находится в тяжелом состоянии.
Тем не менее событие, которое случилось в больничной палате в один из дней, стало шоком для семьи и самого пациента.
В палату заехал больничный робот, на экране которого появилось окно видеочата с лечащим врачом.
Используя такой странный способ, врач сообщил, что прогноз для пациента неблагоприятный, предложил морфин, а также паллиативную помощь на дому.
Родственники пациента находились с ним в одной палате — они рассказали, что мистер Квинтана очень плохо слышал и постоянно переспрашивал, что именно говорит робот.
Пациент умер на следующий день. Руководство больницы, обещавшее разобраться в ситуации, принесло его родственникам извинения за столь неэтичное поведение врача: видеочаты хоть и используются в клинике, но не предназначены для сообщения столь серьезных известий.
Читайте также:
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
-
16. 07. 2015 -
Дефекты образования, ампулы одного цвета, нехватка воли: врачи рассказали Дарье Саркисян о своих фатальных ошибках и объяснили, как их количество можно снизить
К. А., педиатр
«Мои первые и, пожалуй, самые яркие ошибки были еще в университете. После третьего курса я устроилась работать медсестрой. Меня взяли, даже не проверив мои навыки. Мне нужно было поставить капельницу одному пожилому раковому больному — казалось, дотронешься до него, и он рассыплется. Я ни разу не колола в вену: ни на тренажере, ни на крепком человеке. А мне просто сказали: «Иди и делай. Все мы так начинали, и ты на практике научишься», — никого со мной не послали. После моих попыток у пациента были огромные гематомы на обеих руках, и возможности поставить капельницу просто не осталось. Меня отругали, сказали: «Что же ты такая безрукая. Уйди». И я даже не видела, что они потом делали. С тех пор я ни разу не колола в вену. Я врач с восьмилетним стажем, и это стыдно.
Конечно, это в первую очередь проблема системы образования. Я считала: меня учат всему, что мне понадобится, и я училась хорошо. Но, как выяснилось, если у тебя нет возможности ходить по различным кружкам в университете, ты оказываешься абсолютно неподготовленным. Старшие коллеги не поддержали меня и не помогали мне, когда я первый раз выполняла манипуляцию. Выходит, то, что случилось, это не вина кого-то одного, это комплексная ответственность. Тем не менее, трудно не винить себя: ты своими руками навредил кому-то. В итоге, я сознательно стала работать в той области, где минимум практических вещей.
Когда я начала работать педиатром, мои ошибки стали связаны с недостатком знаний. Например, на приеме у меня был с лихорадкой неясного происхождения ребенок, не привитый от пневмококковой инфекции. По международным стандартам он должен получить дозу антибиотика цефтриаксона, поскольку есть вероятность заражения крови бактериями. Я не назначила его, потому что не знала, строгая ли это рекомендация. Когда ребенок с родителями уехал, я решила уточнить и увидела, что давать цефтриаксон нужно обязательно. Я им позвонила и все объяснила.
Фото: Татьяна Плотникова
Я всегда признаю свои ошибки и ни разу не пожалела об этом. Мне кажется, нормально, если врач чего-то не знает: объем информации огромный, и она постоянно обновляется. Но при этом, конечно, доктор должен по максимуму защитить себя от ошибок: сверяться с рекомендациями, руководствами и т. д. Беда только в том, что в России такая практика — это не обязанность, а инициатива врача. У нас доктор не обязан быть в курсе новых достижений медицины. То есть даже если врач год не мог диагностировать рак, потому что не назначил какой-то элементарный анализ, нет возможности доказать, что доктор не прав: нет точки опоры, стандартов. Я была однажды на разборе летального случая в городском департаменте здравоохранения после жалобы родственников погибшего пациента. Уровень дискуссии там был потрясающий. Глава комиссии, очевидно, проработала врачом очень недолго. И она объясняла доктору, на которого подали жалобу, что он должен был сделать. Надо ли говорить, что эти рекомендации были скорее вредными, чем полезными.
Если все врачи начнут честно рассказывать пациентам о своих ошибках, думаю, больные устроят революцию. И может, это будет не так плохо. Вот, например, я не представляю себе нормальную практику в сегодняшних условиях работы в поликлинике. Если участковый терапевт не заметит серьезные изменения в результатах анализов, то как ему можно предъявлять претензии? У него нет времени, чтобы полноценно разобраться в каждом случае. Он может, наверное, говорить в начале каждого приема: «У нас есть 12 минут, из которых 5 я буду заполнять документы, поэтому не рассчитывайте на многое. Я постараюсь сделать все возможное, но условия у нас не нормальные, и я буду ошибаться». Но кто решится так говорить?»
М. Г., невролог
«Много лет назад моей пациенткой была очень милая старушка лет 80. У этой женщины случались эпизоды дезориентации, которые напоминали мне преходящее нарушение мозгового кровообращения (транзиторные ишемические атаки). Я лечил ее в соответствии с тогдашними своими представлениями о том, что нужно делать в таких случаях: давал препараты метаболического действия, пытался лечить ее небольшую гипертонию и давал аспирин, — но эпизоды повторялись. Кроме того, у этой старушки была мерцательная аритмия, о которой я знал. Это состояние сопровождается очень высоким риском инсульта, который при правильном лечении можно предотвратить: назначив препараты, уменьшающие свертываемость крови. Я не сделал этого. Думаю, из-за пробела в образовании. Дело закончилось печально: у старушки случился инсульт, и она умерла. У нее был муж со старческим слабоумием, который, понятно, держался только благодаря тому, что она за ним ухаживала. Что с ним стало дальше, я не знаю. Я их часто вспоминаю.
я себя винил, но не до такой степени, чтобы уйти в запой или чтобы делать далеко идущие выводыТвитнуть эту цитату Еще был случай, когда я учился в ординатуре: в «мою» палату поступила женщина с болями. В скорой подумали, что у нее остеохондроз и привезли в неврологическое отделение. Я понял, что дело в другом, а кроме того, и наша заведующая сказала, что это ревматоидный артрит: все серьезно, и пациентку срочно нужно переводить в терапевтическое отделение. Ну а я подумал: «Артрит и артрит — что тут такого?» Дело было в пятницу, я решил, что в понедельник этим займусь, потому что перевести человека в другое отделение в обычной больнице довольно сложно. Назначил какое-то лечение. В выходные у пациентки развился ДВС-синдром (диссеминированное внутрисосудистое свертывание), и она умерла. Вполне вероятно, что ее можно было бы спасти в терапевтическом отделении, где имеют опыт лечения таких больных.
Конечно, я себя винил, но не до такой степени, чтобы уйти в запой или чтобы делать далеко идущие выводы о собственной квалификации. Это рабочая ситуация, и время лечит — постепенно ты перестаешь так остро переживать по этому поводу.
Фото: Татьяна Плотникова
Я прекрасно понимаю, почему больные и их родственники хотят, чтобы любая ошибка врача стала достоянием общественности. Они думают, что если этого не случается, то все сходит врачу с рук. На самом деле нет. Врачи переживают — не надо думать, что совесть нас не мучит. Начальство нас ругает, безнаказанным врач не остается. Просто сор из избы не выноситсяТвитнуть эту цитату К тому же пациенты или родственники могут думать, что врачи «покрывают» некомпетентного коллегу, тогда как на самом деле, они скрывают ошибку, которая возникла по объективным причинам.
Мне кажется, то, что родственникам не рассказывают об ошибках, нормально в наших условиях: врач за такое не должен садиться в тюрьму. Чтобы изменить ситуацию, нужно перевести вопрос о врачебной ошибке из уголовной плоскости в экономическую. Родственники или больной должны получать компенсацию, для чего у врача, конечно, должна быть страховка, но в России это, к сожалению, совсем не распространено. Понятно, что и врач не должен остаться безнаказанным, но пусть это будет дело профессионального сообщества, а не уголовного суда. Тебя должны лишать лицензии — как максимум. Я вас уверяю: если бы вместо угрозы тюрьмы была угроза перестать быть врачом, доктора не расслабились бы. Кто бы что ни говорил, а менять профессию никому из врачей не хочется.
Конечно, мне бы хотелось, чтобы происходили разборы ошибок внутри врачебной ассоциации, чтобы мы спокойно говорили, и более опытные коллеги объясняли, как мне избегать таких ошибок в дальнейшем. В прессе это обсуждаться не должно: по сути, врачебная ошибка — это не новость, это случается каждый день.
Но, конечно, говоря все это, я не имею в виду случаи халатности. Когда человека с инфарктом привозят в больницу, а он еще два часа ждет помощи, потому что врач выпивает с коллегами, это не ошибка, это халатность. За нее предусмотрено уголовное наказание, и это правильно».
М. Е., онколог
«Пока ты работаешь врачом, ты будешь ошибаться. Если ты не хочешь совершать ошибки, в медицину лучше не идти. Я это понял с самого начала. Большинство врачебных ошибок связано не столько с халатностью или безответственностью, сколько с недостатком знаний, плохой организацией работы или даже нехваткой воли. Вот есть такой метод лечения инфекций, возникших на фоне тяжелого заболевания: переливание гранулоцитов (клеток крови), — но в 10 процентах случаев человек умирает от самого этого лечения. Когда у одного моего пациента была такая тяжелая инфекция, старшие коллеги посчитали, что необходимо переливание гранулоцитов. Я был против, но у меня не хватило, видимо, воли продавить это решение. Переливание сделали — пациент погиб. Конечно, до процедуры мы объяснили ему риски, но в такой ситуации нельзя говорить: «Иван Иванович за эту процедуру, а я против» — ты приходишь с консолидированным решением. Иначе человеку очень тяжело найти опору и сделать выбор.
Нет ни одного доктора, который никогда не ошибался бы в дозе, в скорости введения препарата. Особенно это касается онкологов, когда курс химиотерапии состоит из множества специфических лекарств. Считая на калькуляторе по сложной формуле, ты можешь нажать не ту цифру, и у тебя получится неправильная доза. И тут бывает, что жизнь спасает медсестра: если она понимает, что никогда не вводила 3 ампулы на 20 кг, она тебе об этом скажет. Но рассчитывать на это не стоит. В моем отделении был случай, когда врач почему-то написал, что калий нужно вводить не несколько часов, а 20 минут. Попалась неопытная медсестра, и ребенок погиб. Но по-хорошему, конечно, страховать должна не медсестра. Установлено, что введение компьютерных назначений на 20% уменьшает смертность в больницах, потому что программа просто не позволит тебе превысить дозу.
Фото: Татьяна Плотникова
Бывают ошибки из-за невнимательности, из-за чужих ошибок. Недавно ко мне пришла пациентка, которой год назад диагностировали рак молочной железы без метастазов, так как на УЗИ лимфоузлы не были увеличены. Но на операции провели биопсию узла, и оказалось, что раковые клетки есть. В выписке же стадию не поменяли. И вот приходит пациентка, у нее в заключении мелкими буквами написано, что найдены метастазы, но в выписке совсем другое. Я этого не заметил, или она вообще не приносила эту бумажку — в общем, лечили мы ее не так, как надо было, и у нее случился рецидив.
Если ошибка очевидна, то тебе не остается ничего другого, кроме как ее признать и извиниться. Конечно, в тюрьму никому не хочется, и если совершается фатальная ошибка, то естественное желание любого врача, чтобы родственники пациента о ней не узнали. Но медицина в этом смысле не уникальна. Если в ресторане повар не помыл после туалета руки, вам об этом никто не скажет — вы узнаете, только если у вас начнется понос. Если ты пытаешься скрыть ошибку, а родственники что-то подозревают, то нужно им все рассказать. Как минимум потому, что чем дальше скрываешь, тем больше у них возникает недоверия, подозрений и желания тебя наказать.
Конечно, любая ошибка задевает. Но ты не имеешь права долго приходить в себя. У тебя каждый день пациенты. Врач должен уметь переживать свои ошибки — это такая же часть профессионализма, как умение правильно мыть руки и проводить осмотр.
Чтобы менять ситуацию системно, для начала нужно признать, что все врачи ошибаютсяТвитнуть эту цитатуЧтобы менять ситуацию системно, для начала нужно признать, что все врачи ошибаются. На Западе перешли на открытую публикацию своих ошибок, и естественно, больницы стремятся сократить их количество. Вот ты понимаешь, что в этом отделении на 10 госпитализаций 2 больничные инфекции, — это больше, чем норма. Ты начинаешь разбираться: ага, санитарка не пользуется разовыми тряпками — почему? Потому что тряпки огромные и ей неудобно. Или вот частая ошибка: физраствор и калий в очень похожих ампулах, и их, конечно, путают, а это смертельно опасно. Поэтому на Западе ампулы красят в разные цвета. То есть зачастую важно не столько даже образование, сколько системное снижение элементарных ошибок: нужно расписать рутинные процессы, приобретать разноцветные ампулы, покупать удобные половые тряпки, и тогда меньше пациентов будет умирать».
А. Н., нейрохирург
«На первом году ординатуры я делал больной блокаду: после операции на позвоночнике она жаловалась на боль в спине. Ввел иглу и не потянул поршень шприца на себя, чтобы понять, где я нахожусь. Мне казалась, что я в мышце, которая спазмирована и болит. Я ввел 20 кубов длительно действующего анестетика — через несколько секунд у пациентки парализовало ноги, через секунду живот. Я потянул на себя поршень и увидел ликвор : я ввел анестетик прямо в субарахноидальное пространство (полость между оболочками спинного мозга — прим. ред.), и он стремился к голове. Я быстро покатил пациентку в реанимацию, по дороге у нее отключилась сначала грудь, потом руки, потом у нее запал язык. Когда в реанимации ее интубировали (ввели в гортань трубку для восстановления дыхания — прим. ред.) и опасность миновала, я был совершенно мокрый: я испугался, что убил пациентку. Когда действие анестетика закончилось и она пришла в себя, я ей честно сказал, что я ошибся. У нее не было абсолютно никаких претензий: «Ну бывает».
Врачи, которые принимают ошибки слишком близко к сердцу, профнепригодны: они отказываются от операций, начинают пить, нюхать кокаинТвитнуть эту цитатуК счастью, ошибок, которые привели к смерти пациента, у меня пока не было. Я еще в том возрасте и делаю такие операции, что моя ошибка может привести только к вреду здоровью, но не к смерти. Примерно через 5 лет, когда я сам начну делать очень сложные операции, у меня начнутся фатальные ошибки.
Чтобы справиться с эмоциональной составляющей после ошибки, я стараюсь говорить о произошедшем, обсуждать, вспоминаю ошибки своих учителей. Еще помогает юмор, физическая активность. Врачи, которые принимают ошибки слишком близко к сердцу, профнепригодны: они отказываются от операций, начинают пить, нюхать кокаин. Однажды в Германии я наблюдал, как профессор делал операцию на позвоночнике передним доступом (через живот). В этом случае есть риск повреждения полой вены. Ассистировал резидент из Индии. И хирург этот сосуд таки повредил. После чего индиец просто сказал: «Я лучше пойду». И ушел. Больше его никто не видел. То есть он не смог даже наблюдать за ситуацией, когда врач был в шаге от того, чтобы убить человека прямо сейчас из-за одного неверного движения. Такие люди не могут работать врачами.
Фото: Татьяна Плотникова
Очень часто врачи ошибаются, но даже не знают об этом, и до конца своих дней думают, что они хорошие специалисты. Например, у человека опухоль спинного мозга, а ставят диагноз «остеохондроз», лечат физиотерапией, прогреванием — тем, от чего опухоль растет. Пациент потом может обратиться к другому врачу, и первый невролог так ничего и не узнает. Я всегда даю пациентом свой номер телефона, чтобы они звонили и говорили, если я ошибся с диагнозом и лечением.
Если я вижу, что предыдущий врач ошибся, я, скорее всего, пациенту это прямо не скажуТвитнуть эту цитатуЕсли я вижу, что предыдущий врач ошибся, я, скорее всего, пациенту это прямо не скажу. Во-первых, обычно такая информация уже бесполезна. Во-вторых, это не принято. Медицинское сообщество очень закрытое, основные угрозы у нас снаружи, а не внутри. Это, в частности, государство, выдумавшее кучу норм, которые невозможно соблюдать. Поэтому есть негласная договоренность — поддерживать друг друга или хотя бы не трогать. Например, в судах по поводу врачебных ошибок очень важно мнение эксперта. Вот уважаемый хирург сталкивается с делом, которое касается ошибки врача другой больницы. Он изучает материалы и понимает, что обвиняемый накосячил. Несомненно, у хирурга найдется связь с главврачом этой больницы. Он ему позвонит и скажет: «Что за мудак у тебя работает? Гони его». Но на суде он этого не скажет: сегодня он навредит человеку из своего сообщества, а завтра сам станет предметом субъективного суждения.
Думаю, где-то половина ошибок врачей в России — из-за дефектов вузовского образования. Это самые страшные ошибки, которые вообще не должны происходить. С ними можно бороться стандартизацией, устанавливать какое-то дно, чтобы врач ни в коем случае не принимал опухоль спинного мозга за остеохондроз, чтобы врачи в своей работе основывались на доказательствах, а не традиции. Для этого в частности нужно хорошо преподавать английский. Сейчас это язык, с помощью которого врачи всего мира обмениваются информацией. И если ты не знаешь английский, ты в изоляции.
Но в СМИ проходятся по врачам вне зависимости от того, грамотный это человек или не очень. Вот говорят: «В Тамбове пациенту ввели не то лекарство, и он умер!» И тут вообще-то нужно сразу включать критическое мышление: какому человеку? какое лекарство? при каких обстоятельствах? что указано в результатах вскрытия? Обычно на все эти вопросы в статье никто не отвечает, а просто выступают с позиции «врачи — убийцы». Я знаю одного хирурга, который ежегодно спасает несколько сотен жизней. Шесть лет назад у него во время операции было одно серьёзное осложнение, которое привело к гибели пациентки. Эта история была раздута СМИ до такой степени, что до сих пор, если погуглить его имя, вылезают статьи только об этом случае. Это нанесло серьёзный удар по нему и его семье. Логично, что люди после подобных новостей скорее начнут лечиться собственной мочой, чем пойдут в поликлинику».
Канадский терапевт Брайан Голдман рассказывает в лекции на TED.COM о том, как важно врачам говорить о своих ошибках.
Автор: Е.Ю. Лудупова
Введение
Проблема врачебных (медицинских) ошибок является одной из древнейших в медицине. Оговоримся сразу: в рамках действующего российского законодательства такого понятия, как медицинская ошибка, нет. Официально медицинское сообщество перешло на другую терминологию: «дефекты», «неблагоприятные исходы», «ненадлежащее оказание медицинской помощи», «нарушения при оказании медицинской помощи». Но в данном литературном обзоре будет использован именно этот исторически устоявшийся и активно применяющийся в повседневной практике термин — «медицинская ошибка», под которым подразумевается отсутствие признаков умысла и неосторожности, а имеют место заблуждение, связанное с различными причинами и, как следствие, неправильные действия врача.
Врачебные ошибки — общемировая проблема
Удельный вес дефектов оказания медицинской помощи и врачебных ошибок достаточно высок. Число умирающих в мире ежедневно от врачебных ошибок — это полный салон пассажиров Boeing 747, еще называемого Jumbo Jet (порядка 500 человек), на каждые 100 тыс. населения, но при этом авиакатастрофа вызывает массовое внимание, а тихие смерти в клинике остаются зачастую даже без анализа причин [1] (рис. 1). По данным исследования, недавно опубликованного BMJ в интернет-журнале «Качество и безопасность», ежегодно во всем мире происходит 43 млн медицинских ошибок [2].
Анализ мировой литературы свидетельствует, что проблема врачебных ошибок значима для всех без исключения стран. Приведем некоторые данные исследований из мировой практики [3]. Отметим, что статистические данные из разных источников иногда значительно различаются между собой.
Как следует из отчета Института медицины Национальной академии наук США, вследствие предотвратимых медицинских ошибок в американских больницах ежегодно погибают от 44 тыс. до 98 тыс. человек, и по этому показателю врачебные ошибки занимают 8-е место в списке основных причин смерти. При этом в отчете учитывались только признанные всеми (доказанные) неблагоприятные последствия ошибочных вмешательств, произошедшие случайно или непреднамеренно и повлекшие за собой смертельный исход.
На самом деле медицинские ошибки встречаются значительно чаще. В США, по различным данным, от врачебных ошибок умирают от 210 тыс. до 440 тыс. пациентов в год. Целенаправленные исследования вгоспиталях США демонстрируют, что неблагоприятные реакции случаются у 10% пациентов. Врачебные ошибки стали настолько значимой проблемой, что в 1990-е гг. в США при Министерстве здравоохранения был создан Институт IOM «To err is Human» («Человеку свойственно ошибаться»), в задачу которого входит сбор информации об ошибках. После публикации отчета института безопасность пациентов стала объектом медицинского и общественного внимания [4]. В отчете говорилось, что основная причина врачебных ошибок и летальных исходов, которых можно было бы избежать, заключается не в небрежности и некомпетентности людей, а в плохих системах. Осознание и понимание причин медицинских ошибок получили быстрое распространение, в стране развернулось активное движение за безопасность пациентов, выступающее за повышение безопасности и качества медицинского обслуживания с помощью «системных» решений.
Как отмечает главный государственный санитарный врач Великобритании, риск смерти в больнице врезультате врачебной ошибки в развитых странах мира составляет 1:300 (Guardian, 2006), при этом около 55% ошибок можно было предотвратить [5]. Национальная служба здравоохранения (NHS), оценивая смерть и серьезные травмы пациентов из-за врачебной ошибки в британских клиниках, подсчитала, что это 11 тыс. случаев в год (отчет парламента, 2008). А в 2014 г., по данным NHS, это число составляло уже 12 500 смертей в год, что на 1 500 больше. Вместе с тем в Британское национальное агентство по безопасности пациентов (NPSA) в 1996 г. поступили 24 382 сообщения о больных, получивших неправильную медицинскую помощь [6].
По данным медицинской печати, 1 из 10 пациентов в общественных больницах Новой Зеландии страдает от предотвратимых ошибок. Больничные инфекции убивают 30 тыс. человек ежегодно в Германии. Комплексное исследование Канадской медицинской ассоциации показало число предотвратимых медицинских ошибок между 9 тыс. и 24 тыс. в год (CBC, 2004). Примерно один из каждых 13 пациентов, поступивших в больницы в Канаде, в течение 2000 г. пережил одно или более неблагоприятных событий. В правительственном отчете Саудовской Аравии указано, что процент летальных исходов вследствие медицинских ошибок составляет 0,05%, т. е. 100 тыс. человек. Болгария, население которой всего 7,6 млн человек, сообщает о 7 тыс. смертей в год. Официальные австралийские правительственные отчеты показывают, что около 1 из каждых 9 смертей происходит в результате врачебных ошибок. В Нидерландах, по оценкам исследователей, около 2 тыс. смертей ежегодно происходит от предотвратимых побочных эффектов [3].
По данным ВОЗ по Европейскому союзу, от 8 до 12% от общего числа пациентов испытывают на себе последствия врачебных ошибок [7]. Таким образом, ошибки при оказании медицинской помощи затрагивают 10% населения земного шара. Данные ВОЗ также свидетельствуют о том, что в любой момент времени около 1,4 млн человек во всем мире страдают от внутрибольничных инфекций.
В РФ официальную статистику врачебных ошибок не ведет никто. По подсчетам общественных организаций, ошибки медиков уносят каждый год жизни 50 тыс. человек. Сами медики признают, что каждый третий диагноз — неправильный. По данным центра «Независимая медико-юридическая Экспертиза», первое место по профессиональным ошибкам занимают стоматологи. Гибель или увечье роженицы или новорожденного в родильном доме — на втором месте. Третье место занимают хирурги всех специальностей. Пациенты также часто жалуются на терапевтов. Доктора объясняют такую пугающую статистику нехваткой кадров, скудной зарплатой и перегруженностью медперсонала. В условиях высокотехнологичной наукоемкой медицинской помощи врачебные ошибки также часто связаны с неисправностью аппаратуры, нарушениями правил и сроков проведения метрологического контроля или технологии при эксплуатации оборудования, неверно выбранным режимом эксплуатации [8].
Классификация врачебных ошибок. Управленческие и человеческие факторы
По итогам исследований, проведенных американскими специалистами, в настоящее время в США смерть от врачебных ошибок является третьей по величине причиной, уносящей жизни пациентов, после сердечно-сосудистых заболеваний и рака [9].
Больницы стали областью распространения смертоносных инфекций. В США более 2 млн человек ежегодно страдают от внутрибольничных инфекций, и от 75 тыс. до 100 тыс. человек умирают в результате этого. Наиболее распространенные внутрибольничные инфекции включают в себя: инфекции в результате забора крови; инфекции в результате катетеризации мочевыводящих путей; хирургические инфекции после операции. Большинство из этих случаев, вероятно, можно было бы легко предотвратить посредством инфекционного контроля и простых гигиенических процедур, например, мытья рук перед работой с каждым пациентом.
Негативное влияние на здоровье оказывает также неправильное использование антибиотиков, которое осложняется тем, что большую их часть население потребляет с пищей. На сельское хозяйство приходится около 80% всех антибиотиков, используемых в США. В ежегодном отчете Департамента здравоохранения и социальных служб США (United States Department of Health and Human Services) отмечается, что 22% резистентности к антибиотикам у людей на самом деле связаны с едой [10].
Среди факторов риска называются также уровень доходов населения и удаленность больницы от административного центра. В больницах, находящихся в отдаленных районах, вероятность ошибок выше. Регионы и страны с низким уровнем дохода имеют более высокую чувствительность к медицинским ошибкам [11]. К примеру, в недавней статье в Today отмечается, что вероятность того, что больные сахарным диабетом, живущие в районах с низким уровнем дохода, будут подвергнуты ампутации, более чем в 10 раз выше, чем у больных диабетом, проживающих в более благополучных районах [12].
По исследованиям авторов, причины ошибок можно условно разделить на несколько типов. По мнению Jastrow [13], Reason [14], Cacciabue [15], Peters [16], наиболее распространенной причиной медицинских ошибок является человеческий фактор. Авторы, считающие, что причина нарушения при оказании медицинской помощи — ошибочное назначение лекарственных препаратов, — Farferghauh SY [17], Bogner [18], Nohn [19], Vinsent [20]. Такие специалисты, как Rossentale and Sutcliffe [21], обозначили в качестве основных управленческие ошибки.
Анализ на предмет того, когда чаще всего происходят медицинские ошибки, показал, что в среднем 38% ошибок происходит во время лечения, в ходе администрирования — 43%, на этапе диагностики — 12%, в ходе выписки — 5% (рис. 2).
При этом некоторые авторы отмечают, что анализ медицинских ошибок требует рассмотрения в более широком контексте — с позиций эпидемиологии, традиций, процессов, культуры [22]. Специалисты из Гарвардской школы общественного здравоохранения провели исследование и сформулировали свои выводыпосле изучения 4 тыс. статей о больных во всем мире, которые получили некачественную помощь. Статьи были написаны за период с 1976 г. [23]. В итоге исследователи выделили семь различных типов врачебных ошибок, включая:
1) ошибочно выписанный препарат в рецепте;
2) инфекции мочевыводящих путей (ИМП) или от катетера;
3) инфицирование крови от катетера;
4) госпитальная пневмония;
5) тромбоэмболия;
6) падения;
7) пролежни.
В Греции специалистами была предпринята еще одна попытка классификации медицинских ошибок (табл. 1) [24].
Отчеты об ошибках показывают, что большинство из них (до 26%) связаны с медико-хирургическими отделениями, 22% — с аптекой. Третье направление, часто упоминаемое в отчетах об ошибках, — оказание неотложной помощи (10%).
Знаменитая клиника Mayo (США) недавно представила в журнале Surgery статистику грубых ошибок, которые совершили хирурги в течение пяти лет. Согласно данным, сотрудники клиники провели около 1,5 млн инвазивных процедур. Из них в 69 случаях врачи допустили грубые ошибки. Самым распространенным нарушением оказалось проведение неправильной операции — в клинике Mayo это произошло 24 раза. Необходимую операцию не на той стороне тела или в неправильной области выполнили 22 раза. Пять раз неправильно установили имплантат, и 18 раз хирурги «забыли» в полости тела пациента инородный предмет. Таким образом, одна грубая ошибка приходится на 22 тыс. правильно проведенных операций. Авторы исследования подчеркнули, что ни одна ошибка не стала причиной гибели пациента. «Мы хотели показать, что во врачебной практике встречается всякое. Медики должны сохранять бдительность, обсуждая с коллегами потенциальные проблемы», — считает руководитель исследования Д. Бинджинер. Авторы публикации разделили ошибки на четыре категории:
1. Предпосылки к действию. В первую группу попали нарушения, вызванные такими факторами, как стресс, усталость, излишняя самоуверенность врача, его неадекватное общение с коллегами.
2. Ко второй группе ученые отнесли опасные действия, которые стали причиной нарушений, например, игнорирование правил или их некорректное выполнение.
3. Причиной грубых нарушений может стать плохо развитая система контроля.
4. Ошибки, которые произошли из-за проблем, возникших при планировании операции [25].
Число ошибок, связанных с медицинскими препаратами, остается высоким как в развитых, так и в развивающихся странах [26—31]. Исследования показали, что почти одна треть лекарственных осложнений происходит именно из-за медицинских ошибок [32]. Из ошибок, связанных с медицинскими препаратами, до 80% возникают в ходе управления применением препаратов, 15% — в ходе закупок и 5% — в ходе мониторинга (табл. 2).
Другая причина лекарственных осложнений — недостаточная изученность препарата. Ряд авторов утверждают, что данные о широком диапазоне клинических испытаний лекарственных препаратов нередко являются ошибочными, фальсифицированными или сильно преувеличенными, в результате чего назначение тех или иных лекарств не устраняет проблему, а наносит вред пациенту [33].
Во многих источниках анализируются факторы, повышающие вероятность медицинской ошибки (табл. 3) [34].
Примерно в 6% случаев пациентов путают одного с другим, потому что оба пациента в прошлом получали один и тот же препарат. Около 3% ошибок связаны с устными распоряжениями. Международные организации рекомендуют использовать устные распоряжения только во время чрезвычайных ситуаций. Около 3% ошибок связаны с похожими фамилиями пациентов. Примерно 1,5% случаев — ситуации, когда пациента путали с выписанным, но лежавшим раньше на этом же месте, 1% — ошибки семьи и пациента.
Ошибки применения препаратов изучаются повсеместно. Американские специалисты выяснили, что зачастую имеет место отравление препаратами в результате передозировки или назначения неправильного препарата, когда лекарство давали по ошибке или когда препарат применялся по неосторожности. Отмечаются также несчастные случаи при использовании препаратов в ходе хирургического вмешательства [35].
Иранские авторы систематизировали управленческие и человеческие факторы, вызывающие врачебные ошибки, отметив при этом, что почти половина всех врачебных ошибок (49%) обусловлена проблемами в фармакологической подготовке медицинских работников [34] (табл. 4).
Немало врачебных ошибок связано с лабораторными исследованиями. По сравнению с медицинскими ошибками других типов, ошибкам в лабораторной медицине уделялось мало внимания, и есть несколько причин такого упущения, приведенных в таблице 5.
Ошибки в лабораторной медицине по сути своей трудноопределимы, поскольку их нелегко идентифицировать, и даже после обнаружения понять их причину сложнее, чем в случае медицинских ошибок другого типа. Если сравнивать с неблагоприятными исходами, вызванными хирургическим вмешательством, и другими, зачастую совершенно очевидными, ошибками, совершенными в ходе лечения, лабораторные ошибки имеют тенденцию быть менее явными, указать время и место их совершения непросто [36].
Признание собственной ошибки — признак силы или слабости врача?
В отечественной литературе уделяется мало внимания открытому обсуждению врачебных ошибок со стороны медицинского сообщества, не отработана система мониторинга и, к сожалению, налицо политика сокрытия. Но еще совсем недавно выдающиеся врачи как России, так и зарубежных стран в анализе допущенных врачебных ошибок видели реальный путь совершенствования медицины. Известный немецкий хирург Теодор Бильрот утверждал, что «только слабые духом, хвастливые болтуны и утомленные жизнью боятся открыто говорить о совершенных ошибках». Кто чувствует в себе силу сделать лучше, тот не испытывает страха перед признанием своей ошибки.
Советский терапевт и гематолог академик И.А. Кассирский писал: «Многовековая история медицины свидетельствует, что на всех этапах ее развития освещению врачебных ошибок придавалось особое значение. Еще Гиппократ утверждал, что хорошим врачом является тот, кто ошибается редко, но превосходным — тот, кто признается в ошибке. Обращаясь к своим коллегам, он говорил: «… если мы будем требовательны к себе, то не только успех, но и ошибка станет источником знания» [37].
Основоположники отечественной медицины считали своим долгом рассказывать о своих ошибках не только в кругу профессионалов, но и писали об этом в журналах, учебниках, монографиях. Такое отношение к врачебным ошибкам сохранялось достаточно долго. Издавались монографии об ошибках в хирургии, акушерстве и гинекологии, педиатрии. Во всех профессиональных журналах обязательно присутствовал раздел «Ошибки и опасности». Это было очень полезно для коллег, которые могли попасть в такое же трудное положение, но, ознакомившись с публикацией, уже знали, как можно выйти из него с максимальной пользой и минимальными потерями для больного. Однако постепенно перестали печататься монографии по этой теме, исчезли соответствующие разделы в журналах.
Основоположником отечественной деонтологии следует считать Н.И. Пирогова. Будучи еще молодым ученым, он объявил главным девизом своей деятельности абсолютную научную честность и откровенное признание успеха и неуспеха в практике: «Не тот должен стыдиться, кто ошибается, а тот, кто не признает ошибок, ловчит, скрывает истину». Пирогов говорил, что только беспощадная критика в отношении своих ошибок может быть адекватной «расплатой» за их «высокую цену». Еще в 1839 г. он сформулировал задачу: тщательно изучать ошибки, допущенные в медицинской практике; возвести их познавание в особый раздел медицинской науки, который сегодня именуется врачебной эрологией [38].
Тема врачебных ошибок нашла отражение у В.В. Вересаева в его «Записках врача», этом своеобразном пособии по медицинской этике и деонтологии, написанном в самом начале ХХ в., но не утратившем своего значения до сих пор. Автор подчеркивает, что врачевание часто связано с риском, поэтому даже у выдающихся врачей случаются профессиональные ошибки, у молодых, начинающих врачей их вероятность еще больше. Писатель-врач утверждает, что прогресс медицинской науки неизбежно сопряжен с врачебными ошибками и что нельзя стать искусным врачевателем, не пройдя свой путь переживания и осмысления допущенных промахов.
Академик И.В. Давыдовский, крупнейший ученый-патолог и философ в медицине, полагал, что единственно полноценным методом определения и изучения врачебных ошибок является клинико-анатомический анализ, в котором патологической анатомии по праву принадлежит первое место и первое слово, ибо данная дисциплина располагает таким бесспорным аргументом, как фактический материал, получаемый путем аутопсии. Именно он предложил ныне повседневно применяемый принцип сличения клинического и анатомического диагнозов и регистрацию врачебных ошибок. Рассматривая большинство ошибок как добросовестное заблуждение врача, Давыдовский указывал, что «всякие ошибки надо прежде всего признать, понять и пережить… Признание и познание врачом своих ошибок есть выражение его профессиональной честности и компетенции и в то же время самый верный путь их устранения и предупреждения. Сокрытие же, непризнание ошибок оборачивается прежде всего нарушением принципов врачебной этики и деонтологии, что наносит вред и больному, и врачу» [39]. Мерой предупреждения и разбора ошибок стало введение в Советском Союзе клинико-анатомических конференций, которые в 1930 г. начали проводиться И.В. Давыдовским, а начиная с 1935 г. были узаконены по всей стране.
О переживаниях хороших врачей и людей, случайно попавших в эту профессию, писал А.П. Чехов своему издателю А.С. Суворину: «У врачей бывают отвратительные дни и часы, не дай бог никому такого… Среди врачей, правда, не редкость невежды и хамы, как и среди писателей, инженеров, вообще людей, но те отвратительные часы и дни, о которых я говорю, бывают только у врачей» [40].
Профессор С.С. Вайль, один из организаторов прозекторского дела в нашей стране, автор широко известной монографии «Некоторые вопросы врачебной деонтологии» на страницах этой книги, в частности, подчеркивает, что добросовестное отношение врача к своей работе проявляется и в честном признании ошибок, допущенных им в распознавании или лечении болезни. Без самокритичного отношения к оплошностям в диагностике и лечении врачу трудно совершенствовать свои теоретические познания и практический опыт.
Можно привести поучительные примеры должного отношения к своим профессиональным ошибкам крупных ученых-клиницистов. Так, известный хирург профессор С.С. Юдин выразил его следующими словами: «Я не только не щажу себя и совершенно не пытаюсь выгораживать или ослаблять свои былые ошибки, но главнейшей своей задачей делаю анализ того, как, почему такая ошибка могла случиться. Трагические ошибки я не могу забыть десятилетиями, они так глубоко потрясли мое сознание, чувство и совесть, что, вспоминая о них, я их снова переживаю, как вчера, как сегодня».
Ту же мысль высказывает и профессор М.Р. Рокицкий. По его словам, прогресс любой отрасли клинической медицины немыслим без постоянного, принципиального, систематического анализа врачебных ошибок, без выявления и устранения их причин, без разработки и осуществления мер по их предупреждению. Искушение скрыть свой просчет очень велико, возможностей избежать широкого обсуждения тоже немало, но врач должен помнить, что, утаив от коллег свою ошибку, он открывает возможность ее повторения, идет на сделку с совестью, попирает врачебную этику и долг. Отношение врача к своим ошибкам во многом определяет его человеческие и профессиональные качества. Поэтому каждая врачебная ошибка должна стать предметом серьезного обсуждения в коллективе, результаты изучения ошибок подлежат обобщению и широкому обсуждению с участием всех заинтересованных лиц.
При этом нельзя не согласиться с профессором Н.В. Эльштейном, который утверждал, что в медицине, как и вообще в жизни, негативные примеры педагогически более конструктивны, чем позитивные. Вот почему систематический анализ допускаемых ошибок — необходимая предпосылка совершенствования медицинской помощи населению. И самое главное — какие уроки мы выносим из этого.
«Внутренняя картина болезни» и ятрогенные заболевания
Особо хотелось бы сказать о проблеме ятрогенных заболеваний, т. е. таких, причиной которых является врач (от греч. jatros — врач). Как отмечает профессор Р.А. Лурия, крупный советский терапевт: «…Разумеется, речь идет о случаях, когда врач, не только не желая, но и не сознавая этого, становится источником тяжелых переживаний своего больного, принимающих иногда характер соматического заболевания. Опыт учит, что число таких ятрогенных заболеваний достаточно велико, что практически они ведут часто к понижению или даже потере трудоспособности. Иногда они легко распознаются и требуют больших усилий со стороны других врачей для ликвидации результатов психической травмы, нанесенной больному совершенно невольно врачом или вспомогательным персоналом». Ученый настоятельно рекомендует более основательно изучать внутреннюю картину болезни; для врача обязательно методическое изучение больного с конечной целью поставить не только аналитический, но и синтетический диагноз, что облегчит распознавание заболеваний в их ранних и обратимых стадиях развития и вместе с тем позволит избежать ятрогенных заболеваний – этих невольных, но досадных ошибок врача.
Это очень подробно освещено в его книге, написанной в 1935 г. и неоднократно переизданной (в 1939, 1944, 1977 гг.), — «Внутренняя картина болезней и ятрогенные заболевания», посвященной анализу путей целостного клинического исследования больного и проблеме ятрогенных заболеваний. Автор, исходя из лучших традиций русской и советской медицины, подчеркивает значение клинического исследования больного и его личности, вводит понятие «внутренней картины болезни» (как больной представляет и переживает свою болезнь), указывает на необходимость изучения врачом этой картины и обязательного учета ее в диагностике и лечении больных. Академик Е.И. Чазов в предисловии к данной книге пишет: «Величайшее значение научно-технического прогресса для медицины несомненно. Однако было бы большой ошибкой думать, что все это дает врачу возможность передоверить диагностику лабораторным методам исследования, считать, что они могут заменить взгляд умного врача-клинициста, который видит больного в целом, учитывает его индивидуальные особенности, понимает, как больной переживает свою болезнь, как он относится к перспективе излечения. То значение, которое имеет личность больного для течения болезни, слово врача, которое может оказать серьезное влияние на судьбу больного, — все это продолжает играть первостепенную роль в правильной оценке болезни, в ее диагнозе и прогнозе, позволяет лечить не только болезнь и ее симптомы, а больного».
Профессор Лурия отмечал, что несмотря на все величайшие достижения медицинской техники нашей эпохи, задача врача состоит, прежде всего, в овладении методом рационального субъективного исследования больного, и что это играет часто доминирующую роль в синтетическом процессе мышления, результатом которого является правильный диагноз болезней. Понимание человека как специфической биосоциальной категории лучше всего объясняет нам, почему все успехи медицинской техники не устраняют и не могут устранить необходимость исследовать личность больного.
Р.А. Лурия обращает внимание на огромное значение слова медицинского работника: «Особенно резко меняются психика и общее самочувствие больных под влиянием недостаточно мотивированных сообщений лаборантов, рентгенологов, а часто и лечащих врачей, сделанных вскользь, между прочим, но резко травмирующих психику больных. Эти случаи и дают ятрогенные заболевания, когда серьезная nosos появляется при отсутствии сколько-нибудь значимой pathos».
Еще в довоенные годы профессор Лурия рекомендовал приступить к разработке психологически обоснованной методики собирания анамнеза. Молодые терапевты должны для этого ознакомиться с основами психологии, потому что нельзя полагаться только на одно искусство и природные дарования исследующего врача. Он также отмечал большую роль патологоанатомической службы в работе над анализом врачебных ошибок для совершенствования лечебно-диагностического процесса.
Профессор А.В. Виноградов вместе с соавторами писал, что «изучение сущности и источников диагностических ошибок имеет не только практическое, но и теоретическое значение. При изучении случаев ошибочной диагностики иногда выявляются особенности течения и развития заболеваний в современных условиях, в частности, условиях применения новых лекарственных средств (антибиотиков, гормональных препаратов). Необходимо знать эти особенности и предвидеть возможность их развития, чтобы вовремя внести соответствующие изменения в лечение больного». В связи со сказанным выделение из общей картины болезни элементов «патологии терапии» или «болезней терапии» представляется весьма актуальным, а это возможно только при глубоком клиническом и патолого-анатомическом анализе наблюдавшихся явлений и изменений. Все изложенное свидетельствует о том, что вопрос об ошибочных диагнозах не может быть сведен лишь к простой регистрации совпадений и расхождений диагнозов. Следует полностью согласиться с И.В. Давыдовским, который считал, что изучение причин и сущности ошибок является важной общемедицинской, научно-исследовательской проблемой.
В такой области, как медицина, представляющая собой в теории и практике «уравнение со многими неизвестными», решение этого уравнения не может быть абсолютным, оно нередко бывает только приближенным. Это скорее высшая математика, чем арифметика, это — не фотография, а живопись, где мятежная мысль и глаз врача могут быть пленены привлекательной идеей и уйти в сторону от истины.
Сотни ученых — клиницистов, патологоанатомов, статистиков (Н.И. Пирогов, С.П. Боткин, И.В. Давыдовский, С.С. Вайль, А.А. Нечаев и др.), занимавшихся проблемой врачебных ошибок, придерживались такого же мнения. Работа врача очень сложна, часто она протекает в чрезвычайных обстоятельствах, требующих краткого времени для размышления и принятия рациональных решений. Врачу приходится у каждого больного сталкиваться не со стандартным, а с крайне индивидуализированным течением болезни, ибо «на больничной койке лежит не абстрактная болезнь, а конкретный больной, т. е. всегда какое-то индивидуальное преломление болезни» (И.В. Давыдовский).
Государственная политика в отношении врачебных ошибок
В течение многих лет эксперты признают, что медицинские ошибки существуют, и общество идет на компромисс. Но стремление к уменьшению их количества — реальная цель, требующая серьезных усилий со стороны как врачебного сообщества, так и правительственных институтов, отвечающих за здравоохранение страны [40]. Несмотря на серьезность и актуальность проблемы, усилия по снижению рисков причинения вреда здоровью пациентов лишь в некоторых странах более или менее адекватны масштабам угрозы их безопасности [41]. Политика органов управления здравоохранением ряда стран Европы, а также Сингапура, США направлена на открытое обсуждение, активное выявление их с поиском оптимальных путей для своевременного предотвращения.
В настоящее время качество медицинской помощи и безопасность пациентов становятся основополагающими принципами всех систем здравоохранения, а безопасность пациента является фундаментом философии качества. Для борьбы с медицинскими ошибками предлагаются различные стратегии по снижению риска, в т. ч. внедрение стандартов качества и безопасности и идентификация пациентов [42].
По мнению автора известной книги Milos Jenicek «Medical Error and Harm: Understanding, Prevention, and Control» о проблемах врачебных ошибок, безопасность пациента — это, прежде всего, защита от врачебных ошибок. Автор призывает к глубокому изучению причин врачебных ошибок, открытости и грамотной организации процесса оказания медицинской помощи в целях снижения ее негативных последствий для пациентов [43].
Специалисты осознают, что ошибки возникают не из-за «плохих» людей. Ошибки – это показатель недостатков системы, включающей почти все процессы и методы, которые мы используем для организации и выполнения практически всех действий в медицине. Многочисленные аналитические исследования доказывают, что внедрение стандартов обеспечения качества положительно влияет на сокращение числа медицинских ошибок, а переход к открытому выявлению и изучению причин диагностических ошибок способствует активному использованию предупреждающих и корректирующих действий. В этом плане широко используются международные и в некоторых странах собственные (JCI, ANAES, CDFYI и т. п.) стандарты аккредитации, вследствие активного применения которых в США, Австралии, Саудовской Аравии, Германии сформирована система безопасности медицинской деятельности, направленная в первую очередь на риск-менеджмент.
Опыт показывает, что внедренные системы качества реально работают и что ошибки и вредные последствия можно предотвратить, перестроив систему так, чтобы медицинским работникам было трудно делать ошибки. К примеру, в лабораторной медицине анализ процессов, регистрация/документирование всех процедур в соответствии со стандартами качества, в частности ISO 15189: 2007, являются ключевыми инструментами изменения и улучшения повседневной клинической практики и существенным образом влияют на безопасность пациентов [36].
Правовед А.А. Арбузников поднимает вопрос о защите пациентов от врачебных ошибок, о проблеме раскрытия ошибок и их обнародования: «Многими международными документами, такими как «Декларация о развитии прав пациентов в Европе» (ВОЗ, 1994), «Конвенция о защите прав человека при проведении биомедицинских исследований» (Совет Европы, 1999), «Европейская хартия прав пациентов» (Европейская гражданская инициатива, 2002), право на информацию рассматривается в качестве основополагающего принципа, определяющего целостность и легитимность взаимоотношений между врачом и пациентом» [41].
В зарубежном медицинском праве появилась тенденция принятия отдельных законодательных актов, направленных на раскрытие медицинских ошибок. В СШA сначала на уровне отдельных штатов, a потом и на национальном уровне введены в действие законы, согласно которым на администрацию медицинской организации налагается обязанность в течение семи дней письменно (Пенсильвания) или устно (Флорида, Невада) известить пациента о причинах возникновения неблагоприятного события. Закон «О безопасности пациентов» в Дании обязывает медицинских работников раскрывать ошибки и их последствия в случаях причинения вреда здоровью пациентов.
Прогрессивное значение этих юридических документов состоит не только в том, что они акцентируют внимание на признании ошибок и отдельно оговаривают обязанности медицинских работников по иx раскрытию, но и наделяют медиков, сообщающих об ошибках, своеобразным иммунитетом от некоторых негативных правовых последствий: врач или медсестра, сообщившие об ошибке через систему отчетности, освобождаются от дисциплинарной ответственности за ее совершение. Иммунитет не распространяется на случаи умышленного причинения вреда, халатности или небрежности. Кроме того, положения данных законов защищают выражение сочувствия и принесение извинений от использования их в суде в качестве доказательств вины медицинского работника. Благодаря этой законодательной защите врачи и медицинские сестры могут проявлять свою искренность, не опасаясь негативных правовых последствий. Срок действия этих законов относительно небольшой – в США они работают с 2002, в Европе – с 2003 г., поэтому пока рано подводить итоги и оценивать эффективность этих нововведений. Вместе с тем очевидно, что принятие специальных законов o признании ошибок демонстрирует определенный прогресс на пути к более открытым взаимоотношениям между врачом и пациентом, что непременно сказывается на снижении количества совершаемых ошибок [41].
По мнению И.Н. Григович, необходима официальная система регистрации врачебных ошибок. Такой банк данных позволил бы выявить частоту, специальности, причины совершаемых ошибок и на основании анализа проводить действия по предупреждению и борьбе с наиболее частыми причинами ошибочных врачебных действий [40].
Подводя итог, автор считает, что для предотвращения врачебных ошибок необходим системный подход, затрагивающий все уровни здравоохранения, включающий в себя дальнейшее предметное изучение, регистрацию и разработку мероприятий по предотвращению ошибок. На основе международного опыта необходима разработка нормативных документов на уровне страны по повышению качества и безопасности медицинской помощи (собственных стандартов аккредитации).
Нельзя не согласиться с академиком И.А. Кассирским, который с болью в сердце почти полвека назадписал в своей знаменитой книге «О врачевании»: «Ошибки – неизбежные и печальные издержки врачебной деятельности, ошибки – это всегда плохо, и единственное оптимальное, что вытекает из трагедии врачебных ошибок, это то, что они по диалектике вещей учат и помогают тому, чтобы их не было… Они несут в существе своем науку о том, как не ошибаться. И виновен не тот врач, кто допускает ошибку, а тот, кто не свободен от трусости обнародовать ее» [37].
Источники
1. Bart Windrum. It’s Time to Account for Medical Error in «Top Ten Causes of Death». Charts Commentary, 2013, April 24, 5.
2. Michelle Feil. Distractions and Their Impact on Patient Safety. Pa Patient Saf Advis, 2013 Mar, 10 (1): 1–10.
3. Шарабчиев Ю.Т. Врачебные ошибки и дефекты оказания медицинской помощи: социально-экономические аспекты и потери общественного здоровья. Международные обзоры: клиническая практика и здоровье, 2013, 6.
4. Kohn LT, Corrigan JM, Donaldson MS. To Err is Human: Building A Safer Health System. Washington, D.C.: National Academies Press, 1999.
5. Mark Graban. Statistics on Healthcare Quality and Patient Safety Problems — Errors & Harm Updated November 2014 http://www.leanblog.org/2009/08/statistics-on-healthcarequality-and.
6. Annie Yang, Pharm D. Wrong-Patient Medication Errors: An Analysis of Event Reports in Pennsylvania and Strategies for Prevention. Pa Patient Saf Advis, 2013 Jun, 10 (2): 41–9.
7. http://www.euro.who.int/en/health-topics/Healthsystems/patient-safety/data-and-statistics.
8. Трунов И.Л. Врачебная ошибка, преступление, проступок. Человек: преступление и наказание, 2010, 1.
9. How Many Die From Medical Mistakes In U.S. Hospitals? // http://www.npr.org/blogs/health/2013/09/20/224507654/how-many-die-from-medical-mistakes-in-u-s-hospitals.
10. Antibiotic Resistance Threats in the United States, 2013. Summary US department of health and human service.
11. Dr. Mercola Data on Serious Hospital Errors Will Now Be Withheld from the Public//http://articles.mercola.com/sites/articles/2014/08/20/medical-errors-public-disclosure.aspx.
12. Stevens CD. Health Aff (Millwood). 2014;doi:10.1377/hlthaff.2014.0148.// Diabetes-related lower-extremity amputations 10 times more likely in lowincome areas http://www.healio.com/endocrinology/diabetes/news/online/%7Bea7fd761-b616-41bb-a2a1 3add94fcd1f9%7D/diabetes-related-lower-extremity-amputations-10-times-more-likely-in-low-income-areas.
13. Jastrow J. The study of human errors: New York, 1936.
14. Reason J. Human Error Cambridge University Press, 1990.
15. Cacciabue Guide to Applying Human Factors Methods Human Error and Accident Management in Safety-Critical Systems, Springer London Ltd, 2004.
16. Peters &peters Human errors, causes and control, taylor and francis group, 2006.
17. Farferghauh SY Hazards in hospital care Ensuring patient safety San Francisco, 1996.
18. Bogner Human error in Medicine, Lawrence, 1996.
19. Nohn To error is human, building a safer health system Wahington, 2000.
20. Vinsent Clinical Risk management, London, 2001.
21. Rossentale and Sutcliffe Medical error: What we do know? San Francisco, 2001.
22. Milos Jenicek Medical Error and Harm: Understanding, Prevention, and Control Talor &Francis group, 2011.
23. По данным Leon & Brothers http://www.medmalnj.com/Legal-Articles/43-million-medical-errors-occurring-worldwide-studysuggests.shtml33.
24. Athanassios Vozikis and Marina Riga Patterns of Medical Errors: A Challenge for Quality Assurancein the Greek Health System/Quality Assurance and Management/ InTech Europe.
25. http://medportal.ru/mednovosti/news/2015/06/02/902errors/
26. Mohammadnejad E, Hojjati H, Sharifnia SH, Ehsani SR. Amount and type of medication errors in nursing students in four Tehran. J Med Ethic Hist. 2009, 3(Suppl 1): 60–9.
27. Mihailidis A, Krones L, Boger J. Assistive computing devices: A pilot study to explore nurses preference and needs. Comput Inform Nurs, 2006, 24: 328–36 [PubMed].
28. Mrayyon MT, Shishani K, Al-faouri L. Rate, causes and reporting of medication errors in Jordan: Nurses’ perspectives. J Nurs Manag, 2007, 15: 659–70 [PubMed].
29. Lehman CU, Conner KG, Cox JM. Preventing provider errors: Online total pareteral nutrition calculater. Pediatrics, 2004,113: 748–53 [PubMed].
30. Armitage G, Knapman H. Adverse events in drug administration: A literature review. J Nurs Manag, 2003, 11: 130–40 [PubMed].
31. McCarthy AM, Kelly MW, Reed D. Medication administration practices of school nurses. J Sch Healt, 2000, 70: 371–6 [PubMed].
32. Hashemi F. Response ethics to nursing errors. J Med Ethic Hist, 2007, 4: 31–46.
33. John PA. Ioannidis Why Most Published Research Findings Are False. PLoS Med, 2005 Aug, 2(8): e124.
34. Mohammad Ali Cheragi Types and causes of medication errors from nurse’s viewpoint. Iran J Nurs Midwifery Res, 2013 May-Jun, 18(3): 228-231.
35. Jennifer Lucado, MPH, Kathryn Paez, PhD, MBA., R.N, and Anne Elixhauser, PhD. Medication-Related Adverse Outcomes in U.S. Hospitals and Emergency Departments, 2008. STATISTICAL
BRIEF #109, 2011.
36. Mario Plebani. Выявление и предотвращение ошибок в лабораторной медицине (опубликовано в сети Интернет 01.12.2009).
37. Кассирский И.А. О врачевании. М., 1970.
38. Пирогов Н.И. Избранные педагогические сочинения. М.: Педагогика, 1985.
39. Давыдовский И.В. Врачебные ошибки. М.: Советская медицина, 1941.
40. Григович И.Н. Врачебные ошибки неизбежны? Российский вестник детской хирургии, анестезиологии и реаниматологии, 2013, 3: 6–11.
41. Арбузников А.А. Обнародование врачебной ошибки как один из механизмов защиты прав граждан. Приоритетные научные направления: от теории к практике, 2013, 5: 129–137.
42. Annie Yang, PharmD,Wrong-Patient Medication Errors: An Analysis of Event Reports in Pennsylvania and Strategies for Prevention. Pa Patient Saf Advis, 2013 Jun, 10(2): 41–9.
43. Milos Jenicek Medical Error and Harm: Understanding, Prevention and Control Talor &Francis group, 2011.
Источник: «Вестник Росздравнадзора», № 2 – 2016.
Все действия врачей, вызвавшие неблагоприятные последствия для больного, большинство судебных медиков и юристов делят на три группы: несчастные случаи, врачебные ошибки и профессиональные преступления. Рассмотрение профессиональных преступлений выходит за рамки данной публикации. Темой настоящей статьи являются в основном врачебные ошибки, и лишь отчасти будет затронуто понятие о несчастных случаях.
Несчастные случаи
Под несчастным случаем в медицинской практике принято понимать неблагоприятный исход врачебного вмешательства, связанный со случайными обстоятельствами, которые нельзя предусмотреть при самом добросовестном отношении медицинского персонала к своим служебным обязанностям.
К несчастным случаям относят неожиданные смертельные исходы вследствие, например:
- индивидуальной непереносимости вводимого препарата;
- активизирования дремлющей инфекции;
- послеоперационных осложнений (воздушная эмболия, перитонит и кровотечение);
- асфиксии или остановки сердца во время наркоза;
- использования некачественного официнального продукта для медицинской технологии (официнальный лекарственный препарат [officinal formula] — лекарственный препарат, изготовленный в аптечной организации малыми партиями по стандартной прописи (например, согласно предписания Национальной Фармакопеи);
- проведения диагностических процедур: ангиографии, пиелографии, гастрофиброскопии, спинномозговой пункции, катетеризации сердца и др., сюда же относят
- рефлекторную остановку сердца во время эзофагоскопии.
Для доказательства несчастного случая необходимо исключить профессиональную неграмотность и небрежность врача, а также врачебную ошибку.
Особенно часто с несчастными случаями сталкиваются хирурги, когда в процессе оперативного вмешательства у больного выявляется какая-либо неожиданная патология. Иногда это происходит и в ходе самых обычных, рутинных операций.
Главный судебно-медицинский эксперт Москвы профессор В. В. Жаров приводит пример несчастного случая при тонзилэктомии у 17-летней девушки. Были соблюдены все пункты инструкции, определена группа и время свертывания крови, подготовлены кровь и кровезаменители. При удалении второй миндалины неожиданно фонтаном ударила кровь, кровотечение остановить не удалось, больная погибла. Оказалось, что у нее была редчайшая патология — дуга сонной артерии проходила сквозь миндалину. «Совершенно секретно», 1999, № 7).
Понятие врачебной ошибки
Многообразие врачебных ошибок, их причин и условий возникновения привело к тому, что до настоящего времени нет единого понятия врачебной ошибки, что естественно затрудняет медицинскую и юридическую оценку действий медицинских работников. Сложность усугубляется тем, что в законодательстве отсутствует термин «врачебная ошибка», поэтому юристы его обычно не применяют. Этот термин получил распространение преимущественно в медицинской литературе, хотя и здесь нет по поводу него единой точки зрения.
Давыдовский (1887–1968)
В нашей стране многие придерживаются мнения известного патолога И. В. Давыдовского: главным критерием врачебной ошибки является вытекающее из определенных объективных условий добросовестное заблуждение врача, основанное на несовершенстве современного состояния медицинской науки и ее методов исследования, на особом течении заболевания у определенного больного или недостатке знаний и опыта врача, но без элементов халатности и профессиональной неграмотности.
Следовательно, врачебные ошибки связаны с объективными условиями и обстоятельствами, смягчающими вину врача. Это либо несовершенство метода исследования или лечения, либо чрезмерное волнение и растерянность врача, либо отсутствие соответствующих условий для оказания помощи (мало времени для обследования при несвоевременной госпитализации, нет необходимой аппаратуры и др.). Таким образом, отличительной чертой врачебной ошибки являются добросовестные действия врача, его стремление оказать помощь больному, хотя эти действия и являются ошибочными.
На основе понятия, введенного И. В. Давыдовским, дано определение данного термина в Большой Медицинской Энциклопедии (т. 4, стр. 422): «Под врачебной ошибкой понимаются ошибки врача при исполнении им своих профессиональных обязанностей, являющиеся следствием добросовестного заблуждения и не содержащие состава преступления или признаков проступка».
История вопроса
О возможном нанесении врачом вольного или невольного вреда больному говорилось с древнейших времен. Отношение к врачебным ошибкам исторически менялось от сокрытия до полной огласки.
Многие выдающиеся врачи придавали большое значение откровенному признанию своих ошибок. Гиппократ определил так нравственное поведение врача в подобных ситуациях:
Хороший врач тот, кто редко ошибается, но еще лучший — кто не скрывает своих ошибок. …Если мы будем требовательны к себе, то не только успехи, но и ошибки станут источником знаний.
Он считал, что при незначительной ошибке врач должен признать свой промах перед больным. Если же ошибка серьезная, угрожающая жизни, врач не должен признавать ее в присутствии больного, так как это может нарушить его покой. Но должен отметить ошибку в своих записях в назидание врачам следующих поколений.

Гиппократ (V век до н. э.) Авл Корнелий Цельс (53 г. до н. э. — 7 г.)
Вслед за Гиппократом виднейший ученый I в. н. э. Цельс писал:
Только мелкий ум старается избежать неприятностей, глубокому же уму подобает признаваться в содеянных ошибках.
Врачи средних веков чаще скрывали свои ошибки. Это было связано с укреплением корпоративных отношений и схоластическим подходом к методам познания и лечения болезней. Но во все времена оставались врачи, которые подобно французскому хирургу XVIII столетия Ж. Л. Пти могли сказать:
Ошибки — это только ошибки, когда ты имеешь мужество их обнародовать, но они становятся преступлением, когда гордыня побуждает тебя скрывать их.
В России пристальное внимание к ошибкам врача, их публичному признанию и анализу связано с именем Н. И. Пирогова.
Н. И. Пирогов считал, что каждый добросовестный человек должен уметь признать и обнародовать свои ошибки, чтобы предостеречь от них людей менее сведущих. В «Анналах хирургического отделения клиники императорского Дерпского университета» (1837, 1839), почти полностью посвященных разбору хирургических ошибок, Н. И. Пирогов писал:
Мы должны считать себя трижды счастливыми, если нам удается в известной мере преодолеть ту или иную трудность при пользовании правилом врачебного искусства, постигнуть и преодолеть вкоренившийся предрассудок, расширить для наших сотоварищей узкую тропу, ведущую к истине. Но этого можно достигнуть, по моему мнению, только в том случае, если тщательно изучить ошибки, допущенные нами при занятиях практической медицины, более того, возвести их познание в особый раздел науки.
…С самого начала моего врачебного поприща я принял за правило: не скрывать ни моих заблуждений, ни моих неудач. И я доказал это, обнародовав все мои ошибки и неудачи, и, чистый перед судом моей совести, я смело вызываю каждого мне показать: когда и где я утаил хотя бы одну мою ошибку, хотя бы одну мою неудачу.

Николай Иванович Пирогов (1810–1881) Теодор Бильрот (1829–1894)
Современник Н. И. Пирогова, австрийский хирург Т. Бильрот был первопроходцем в разных областях хирургии, и многие операции он либо впервые рассмотрел в своих работах, либо впервые выполнил сам: обширные резекции языка при раке, удаление щитовидной железы и женских половых органов, операции на печени, крупных суставах, артериальных сосудах при аневризмах. Он по праву считается королем абдоминальной хирургии. Ему первому удалась резекция желудка по поводу рака, и классические способы резекции желудка носят сегодня имя Бильрота. И этот всеми уважаемый хирург отмечал:
Только слабые духом, хвастливые болтуны боятся открыто высказываться о совершенных ошибках. Кто чувствует в себе силу сделать лучше, тот не испытывает страха перед сознанием своей ошибки.
Случалось, что врачи считали себя полностью ответственными за смерть больного в результате врачебной ошибки. Известный московский хирург-уролог Ф. И. Синицын даже устраивал специальные «покаянные» субботы, где разбирал ошибки, случившиеся в его клинике.
В 1920–30-е гг. многие хирургические журналы как отечественные, так и зарубежные ввели разделы, освещающие ошибки в хирургии («Новый хирургический журнал», «Вестник хирургии им. И. И. Грекова» и др.).
В 1936 г. под редакцией Э. Р. Гессе, С. С. Гирголава и В. А. Шаака вышел первый том 4-томного руководства для врачей «Ошибки, опасности и непредвиденные осложнения при лечении хирургических заболеваний». В нем приняли участие около 50 виднейших хирургов СССР.
Врачебные ошибки: актуальность проблемы
Врачебные ошибки неизбежны. Согласно статистике чаще всего врачебные ошибки совершают хирурги, акушеры-гинекологи, стоматологи и косметологи.
И. А. Кассирский, известный терапевт и гематолог, академик АМН СССР, заслуженный деятель науки, писал об этом так:

(1898–1971)
Ошибки — неизбежные и печальные издержки врачебной деятельности, ошибки — это всегда плохо, и единственное оптимальное, что вытекает из трагедии врачебных ошибок, — это то, что они по диалектике вещей учат и помогают тому, чтобы их не было.
…Надо признать, как бы ни было хорошо поставлено медицинское дело, нельзя представить себе врача, уже имеющего за плечами большой научно-практический стаж, с прекрасной практической школой, очень внимательного и серьезного, который в своей деятельности мог бы безошибочно определить любое заболевание и столь же безошибочно лечить его, делать идеально операции.
Проблема врачебных ошибок глобальна. По данным Чарльза Скетчарда, вице-президента отдела здравоохранения по странам Европы, Ближнего Востока и Африки информационной корпорации Oracle, крупнейшего после Microsoft разработчика программного обеспечения, более 100 тысяч американцев ежегодно погибают вследствие медицинских ошибок, которые можно было бы предотвратить.
При этом в США размеры компенсаций, выплачиваемых по искам к медикам, подчас достигают сотен тысяч, а то и миллионов долларов. Их выплату, как правило, берут на себя страховые компании. Обычно американский врач тратит на страховые взносы до 10% своего годового заработка, а врачебная ошибка по решению суда «стоит» в среднем около 140 тысяч долларов.
В Нидерландах, по неофициальным данным, неправильные действия медиков приводят к смерти от 1,5 до 6 тысяч пациентов в год.
В Великобритании медицинские ошибки — третья по частоте причина смерти после онкологии и сердечно-сосудистых заболеваний.
Во Франции расходы на устранение последствий неправильного применения медикаментов составляют более 5 млрд евро в год.
В России официальной общероссийской статистики врачебных ошибок не существует. При этом в российском медицинском сообществе распространена точка зрения, что каждый третий диагноз в нашей стране ставится неверно.
Управляющий Центра медицинского права А. В. Панов считает:
По данным Минздрава России смерть от врачебных ошибок в России наступает в 45–50 тыс. случаях ежегодно. Учитывая свойство властей, и не только российских, приукрашать статистику, можно смело вводить поправочный коэффициент. Речь идет как минимум о 100 000 человеческих жизнях в год.
Причины врачебных ошибок
Из существующих многочисленных классификаций врачебных ошибок наиболее удобной в практической работе нам кажется принадлежащая хирургам Н. И. Краковскому и Ю. Я. Грицману, позволяющая разграничивать ошибки по этапам хирургической работы: 1) диагностические; 2) тактические; 3) технические; 4) организационные; 5) ошибки в ведении документации; 6) ошибки в поведении медицинского персонала, (т. е. деонтологические).
Диагностические ошибки зависят: от невнимания к жалобам больного, не полностью собранного анамнеза (по некоторым данным, ошибки в сборе анамнеза занимают главное место в постановке ошибочного диагноза — до 25%); невнимательного или неполного осмотра пациента; недооценки или переоценки данных лабораторного и инструментального обследования; неиспользования консультаций различных специалистов; недооценки сопутствующих заболеваний и осложнений. Пациент, страдающий только одним заболеванем, встречается редко, особенно в настоящее время на фоне постарения населения и хронизации многих заболеваний.
Ошибки в диагностике могут быть связаны с атипичным течением заболевания. По данным профессора А. Н. Орлова (1997) у 12% больных с гнойным перитонитом наблюдались нормальные показатели «белой крови» и других тестов хирургической инфекции.

Кактурский
Процесс расхождения клинического и патологоанатомического диагнозов, то есть прижизненного и посмертного, по результатам вскрытия, всегда стабилен и колеблется во всем мире в интервале от 10 до 20%. И это в самых современных клиниках, оснащенных новейшим оборудованием и приборами. Т.е. каждый десятый, или даже пятый умерший лечился не от того заболевания. Раз у него было основное заболевание не распознано, то и лечили его не от того.
Л. В. Кактурский, член-корреспондент РАМН, д. м. н., профессор, директор НИИ морфологии человека РАМН, с 1996 г. зав. патологоанатомическим отделением Центральной клинической больницы Московской Патриархии

Вскрытие трупов больных четырех крупных больниц Москвы показало, что в 21,6% случаев диагноз, установленный при жизни, был неправильным, причем в каждом из пяти случаев не было установлено воспаление легких. А ошибки при диагностике злокачественных новообразований составляли 30–40%.
…Никакие знания и опыт не в состоянии гарантировать безошибочность действий врача, так как уникальность и многочисленные сочетания тех или иных признаков различных болезней столь разнообразны, что предусмотреть это трудно при самом добросовестном отношении».
В.И. Акопов, д. м. н., профессор, зав. организационно-методическим отделом Бюро судебно-медицинской экспертизы Ростовской области
Неполнота обследования не всегда зависит от врача, т. к. в ряде медицинских учреждений отсутствует или неисправна необходимая аппаратура, инструментарий. Однако даже в лечебных учреждениях, оснащенных новейшим медицинским оборудованием, может возникнуть как будто парадоксальная ситуация: избыточность «медицинского вооружения» не улучшает результаты обследования и лечения, а иногда приносит прямой или косвенный вред. Иногда диагноз совершенно ясен без сложных исследований, они оттягивают начало лечения и мучительны для больных. Именно поэтому классические методы обследования по-прежнему имеют очень важное значение.
Больной 23-х лет при обследовании был поставлен диагноз гемосидерома среднего уха и назначены различные методы лучевого и лабораторного исследования. Она готовилась к радикальной операции на ухе. Однако больной ранее не было проведено банальной отомикроскопии. Во время данного исследования была обнаружена покрытая серными массами голубая бусинка, в 5-летнем возрасте застрявшая в наружном слуховом проходе на барабанной перепонке. Она-то и создала эффект «голубого уха». Бусинка была удалена, и операцию отменили.
При подозрении на злокачественную опухоль порой не совпадают результаты клинического обследования и заключения гистолога. Недооценка заключения гистолога о наличии опухоли может привести к промедлению с лечением и прогрессированию болезни, переоценка же опасна непоказанным оперативным вмешательством или облучением. Тот и другой случаи требуют дополнительного исследования и высококвалифицированной консультации.
Беременной больной был поставлен диагноз рака груди, подтвержденный гистологическим исследованием. Было предложено прерывание беременности, ампутация груди, химио- и лучевая терапия. Пациентка отказалась от ампутации груди и аборта. Исповедовалась, причащалась, молилась. Мультидисциплинарная бригада из 2 священников, онколога, гинеколога и участкового врача наблюдала пациентку до самых родов. Опухоль не прогрессировала. Беременность протекала благополучно. После родов сделана повторная биопсия опухоли. Атипичных клеток нет, признаки хронического гнойного мастита. Выполнена секторальная резекция груди в области гнойного очага. Женщине сохранена грудь, ребенку — жизнь. Удалось избежать трагедии, которая могла бы стать результатом скоропалительного решения онколога.
Многие диагностические ошибки возникают при обобщении результатов обследования больных. Неправильная оценка полученных клинических данных может быть вызвана неспособностью врача к концептуальному мышлению. Переоценка и неверная интерпретация ведущего симптома может привести к трагическим последствиям. Так, острые боли в животе при недиагносцированной абдоминальной форме инфаркта миокарда заставили хирурга пойти на оперативное вмешательство, во время которого больной погиб.
Причиной диагностических ошибок может быть также слишком узкая специализация врача, рассматривающего больного только с позиций своей специальности.
И. А. Кассирский описал случай, когда у мальчика, страдающего хроническим отитом, появились подъем температуры до 40°, головные боли, небольшие выделения из уха. Приглашенный врач-отоларинголог поставил диагноз «острый отит» и высказал подозрение на мастоидит и менингит. Повторные анализы крови показали лимфоцитоз и лейкопению. При детальном осмотре терапевтом у ребенка была обнаружена увеличенная болезненная селезенка, и при тщательном сборе анамнеза установлено, что летом, когда он жил на даче, там была вспышка малярии. При исследовании крови диагноз малярии был подтвержден, и соответствующее лечение привело к выздоровлению ребенка.
Тактические ошибки (ошибочное лечение). Следующая группа причин — ошибки в лечении больных. Они связаны в первую очередь с неправильной диагностикой, когда больному назначается лечение, не соответствующее его заболеванию.
К ошибкам в лечении относятся:
- неполноценное обследование больного как результат отсутствия необходимых специалистов, лекарственных препаратов, специальной лечебной аппаратуры;
- ошибочная диагностика вследствие неверного выбора методов исследования для установления диагноза;
- неправильная оценка результатов исследования, вследствие чего больному устанавливается диагноз и назначается лечение, не соответствующие его заболеванию;
- ошибки в установлении показаний и противопоказаний к тому или иному методу лечения;
- непонимание динамики болезненного процесса, что обусловливает длительное однотипное лечение без учета его эффективности;
- невнимание к индивидуальным особенностям больного, в частности, к переносимости им различных лекарственных препаратов;
- игнорирование совместимости лекарств, их побочных действий;
- полипрагмазия (назначение одновременно большого числа лекарственных препаратов);
- неправильное выполнение лечебных манипуляций;
- неоправданно выжидательная тактика хирурга, особенно при ургентной патологии, когда слишком позднее хирургическое вмешательство уже не спасает больного;
- пренебрежение исследованием общего состояния организма — отдельные хирурги при наличии показаний к оперативному вмешательству вообще не учитывают общего
- состояния пациента, и терапевта на консультацию зачастую приглашают уже после операции, когда больной, например, с сахарным диабетом, сердечной или легочной
- недостаточностью находится в тяжелейшем состоянии, несмотря на технически безупречно выполненную операцию и правильные действия анестезиологов и реаниматологов;
- избыточные, слишком решительные действия, особенно свойственные хирургам, за что они и получили название «хирургической агрессии», когда врач производит
- серьезное оперативное вмешательство при недостаточной его обоснованности и в отсутствие необходимых условий.
Больной была предложена сложная дорогостоящая ушная операция, вместо которой в амбулаторных условиях достаточно было проведение мирингопластики биопленкой, и положительный результат был бы достигнут в течение 10 дней.
По сообщению профессора А. В. Гуляева на заре развития сердечной хирургии в журнал «Грудная хирургия» поступали статьи об операциях на сердце, выполненных врачами районных больниц, без элементарных условий для хирургического вмешательства.
В медицине не может быть стандартного подхода к больным, стандартного выбора метода диагностики и способов лечения даже при одних и тех же заболеваниях, поскольку врач лечит больного, а не болезнь. Врач должен всегда помнить, что он лишь исполнитель воли Божией относительно пациента. Архиепископ Лука обычно перед операцией спрашивал больного, верует ли тот в Бога, так как не профессор возвратит ему здоровье и саму жизнь, а Бог его руками. Перед операцией он ставил йодом крест на теле больного. В операционной у владыки Луки стояла на тумбочке икона, а возле нее зажженная лампада.
В земской больнице операцию проводит хирург В.Ф. Войно-Ясенецкий (слева)
Организационные ошибки. На всех этапах обращения больного за медицинской помощью возможны организационные ошибки, к которым относятся некачественное проведение профилактических осмотров отдельных групп населения или отсутствие их; поздняя госпитализация; помещение больных в непрофильные лечебные учреждения; необоснованные переводы тяжелых больных с неясным диагнозом из одного стационара в другой; непроведение необходимых консультаций и консилиумов; дефекты в наблюдении за больными с хроническими заболеваниями.
Ю. Г. Бойко и Н. Ф. Силяева приводят пример, когда у больной, страдавшей гипертонической болезнью с атеросклеротическим нефросклерозом за 7 лет ни разу не был взят анализ мочи.
Грубую организационную и одновременно деонтологическую ошибку совершили врачи центральной районной больницы, направив на консультацию к кардиологу областной больницы 56-летнего больного с постинфарктным кардиосклерозом, не учтя тяжесть состояния больного, не предоставив санитарного транспорта и без сопровождения медицинского работника. Больному пришлось самостоятельно преодолеть путь в 175 км, что утяжелило его состояние и, прибыв в больницу, он умер от сердечной недостаточности прямо в приемном покое.
При анализе летальных исходов, когда изучалась не только клиническая история болезни, но и амбулаторная карта, выяснялось, что некоторым больным с хроническими заболеваниями, находящимся под наблюдением врача поликлиники, ни разу за многие годы не проводились анализы крови и мочи.
Ошибки ведения документации. Ошибки в диагностике и лечении могут быть связаны с небрежно и неполно оформленной медицинской документацией, затрудняющей связь между различными медучреждениями и врачами разных специальностей. Иногда неразборчивый почерк врача ведет к трагическим последствиям.
Малопонятный почерк врача привел 42-летнего пациента к смерти в результате того, что в аптеке неправильно поняли выписанный рецепт и выдали не то лекарство, которое вызвало инфаркт миокарда. («Медицинская газета» № 57 от 28.07.2000).
Ошибки заполнения медицинских карт и историй болезни:
- небрежно и неполно оформленная медицинская документация, ошибки в ней;
- отсутствие результатов обследований,
- отсутствие записей консультаций специалистов: не зафиксированы даты, часы и содержание консультаций;
- отсутствие записей о назначениях или их изменении, о лечебных процедурах и дозировках введенных или данных внутрь лекарственных средств;
- расхождения в записях в истории болезни и листе назначений для медсестры;
- отсутствие подписей пациентов под информированным согласием на обследование, лечение, операцию;
- запись диагноза в сокращенном виде: «язва голени», вместо «варикозная язва средней трети левой голени»;
- отсутствие сведений от лиц, доставивших больного в лечебное учреждение в тяжелом состоянии и др.
В настоящее время изучение всей медицинской документации больного затруднительно, так как он может обращаться в различные частные медицинские учреждения. В этой ситуации повышается ответственность врача за тщательный сбор анамнеза, установление доверительных отношений с пациентом.
Деонтологические ошибки, связанные с неисполнением врачами принципов деонтологии, могут возникнуть между врачом и пациентом в любой момент: при обследовании, лечении, и особенно при информировании больного о его состоянии. По сути дела и все вышеизложенные причины ошибок, так или иначе, связаны с нарушением принципов медицинской этики. По мнению А. Г. Чучалина, «больше половины врачебных ошибок в России совершаются по этическим причинам». Внимание или невнимание к жалобам больного — чисто этическая категория, но от него зависит полнота анамнеза, необходимого для диагностики. Формальное отношение к больному часто ведет к ошибкам, ухудшению его состояния. Все диагностические и лечебные вмешательства должны быть обоснованы не только клинически, но и деонтологически. Неумение вести беседу с больным может привести к ятрогениям психогенного или информационного характера, что будет изложено далее.
«Даже самая современная техника не заменит плодотворного взаимодействия врача и больного. По-настоящему хороший результат в медицине даст сочетание доверительных человеческих отношений с чудесами научно-технического прогресса. Поэтому технически оснащенный врач должен не только уметь, но и любить разговаривать с больным».
Ригельман P. Как избежать врачебных ошибок. Книга практикующего врача. Пер. с англ. М.: Практика, 1994.
В деонтологии особенно важен характер хирурга. Самоуверенный врач не желает прислушиваться к советам своих коллег. Неуверенный в себе врач, наоборот, некритически воспринимает мнение окружающих, особенно авторитетных для него лиц, быстро меняет мнение о состоянии больного. Молодые хирурги чрезмерно доверяют мнению консультанта. Несомненно, его мнение надо учитывать, но консультант видит больного один раз, в то время как лечащий врач, наблюдая больного постоянно, может подойти к нему более индивидуально. Преклонение перед научно-техническими достижениями ведет к небрежному осмотру больного. От чрезмерного увлечения техникой в медицине предостерегали многие врачи. Так, И. А. Кассирский отмечал: «Никогда инструментальное исследование не должно быть опаснее болезни».
Консервативность мышления, часто связанная с возрастом, иногда препятствует пополнению знаний и мешает врачу применять новые методы диагностики и лечения. При неблагоприятном исходе лечения именно деонтологические ошибки, в первую очередь, учитываются больными или их родственниками, порождая многочисленные жалобы и настойчивые требования о привлечении врача к уголовной ответственности. Напротив, известны случаи, когда при неблагоприятном исходе лечения, но соблюдении врачом правил медицинской деонтологии, родственники умершего становились защитниками врача, поскольку они видели, что врач сделал все, что было в его силах, и сам тяжело переживал происшедшее.
Субъективный фактор
Анализируя причины врачебных ошибок, многие авторы, и прежде всего И. В. Давыдовский, применяют более простую классификацию, чем приведенная выше, и подразделяют их просто на объективные и субъективные.
При этом к объективным причинам относят позднюю госпитализацию больного; тяжесть состояния, не позволяющую провести необходимое обследование; редкие атипичные формы болезни; характерологические, возрастные, интеллектуальные особенности больного, которые, в частности, затрудняют сбор анамнеза; отсутствие возможности провести необходимые исследования и консультации. К субъективным — недостаточную квалификацию врача; незнание или нежелание выполнять принципы деонтологии, что ведет к формальному отношению к больному, его обследованию и лечению; переоценку или недооценка специальных исследований и др.
Роль субъективного фактора очень значительна. По данным Н. Э. Эльштейна на его долю приходится до 60–70% всех причин диагностических ошибок.
Значительная часть ошибок связана с обыкновенной усталостью медицинских работников, обусловленной неудовлетворительной зарплатой, перегруженностью, неукомплектованностью штатов, бумажной волокитой. Поэтому в ряде европейских стран предлагается жесткое ограничение врачебной нагрузки.
Казалось бы, чем моложе врач, тем чаще он ошибается, однако практика показывает, что как раз опытные врачи ошибаются очень часто. И. В. Давыдовский объяснял это так:
Дело в том, что эти врачи полны творческих дерзаний и риска. Они не бегут от трудностей, то есть трудных для диагноза случаев, а смело идут им навстречу.
…Надо называть вещи своими именами. Я много думал и передумывал снова и снова. Тысячи сложных и сложнейших операций и… довольно много смертей. Среди них много таких, в которых я прямо виноват. Нет, нет, это не убийства! Все во мне содрогается и протестует. Ведь я сознательно шел на риск для спасения жизни.
В одной из ведущих хирургических клиник Военно-медицинской академии, которой руководил Ю. Ю. Джанелидзе, проанализировали врачебные ошибки и выяснили, что почти половина из них совершена известными профессорами. О том же свидетельствуют и признания знаменитейших хирургов.
Н. М. Амосов, советский хирург-кардиолог, ученый-медик, литератор, автор новаторских методик в кардиологии и торакальной хирургии, академик АН УССР (1969), Герой Социалистического Труда вспоминал: «В тридцатые годы — резекция желудка, удаление почки казались нам, аспирантам, вершиной хирургии. Наши светила лишь очень робко пытались сделать что-либо в грудной полости и почти всегда — неудачно. Потом надолго бросали. А теперь у меня ординаторы оперируют митральные пороки сердца, и больные не умирают. Да, конечно это дорого стоило людям. И хирургам. Но теперь есть отдача.
…Идет прибыль…. Смотришь — умирает все меньше и меньше. Уже думаешь — достиг! Начинаешь оперировать больных потяжелее — и тут тебя — раз! раз! Лежишь потом мордой в грязи: «Ах, зачем я взялся? Почему не остановился тут?» А потом отойдешь и снова что-то ищешь. И так многие хирурги, во всем мире».
Деструктивное отношение врача к своим ошибкам
Как же ведут себя врачи, оказавшись лицом к лицу с собственными ошибками? Модели поведения могут быть как конструктивными (правильными) так и деструктивными (неправильными) — греховными.
Деструктивное поведение включает в себя: отрицание либо оправдание ошибки; перекладывание ошибки на другое лицо и отсутствие покаяния. Такое поведение греховно.
«Есть хирурги, — писал Н. Н. Петров, — которым кажется, что они все знают; их ничем не удивишь; им все доступно и никогда они не ошибаются. Такая позиция свидетельствует о невысоком идейном уровне подобных лиц; она мешает их прогрессу и закрепляет за ними их ошибки ко вреду как их самих, так и для их пациентов и их учеников, получающих таким образом дурной пример».
Такие врачи с упорством, достойным лучшего применения, всячески стремятся доказать свою правоту, хотя ошибка их очевидна.
Оправдание и перекладывание ответственности за свои ошибки на других достаточно распространены среди хирургов. Они объясняют свершенную ошибку плохой организацией, отсутствием инструментария, обвиняют ассистента, операционную сестру и даже больного за то, что он не полностью сообщил свои жалобы, плохо выполнял рекомендации и др. Иногда это сопровождается неуместным остроумием: «После моих блестящих операций больные не имеют права плохо себя чувствовать».
Примером попытки врача переложить свою вину на других было поведение дежурного врача, который не сделал девочке срочно показанную операцию по поводу острого аппендицита. Пришедшие утром врачи отделения немедленно взяли больную в операционную, но у нее уже развился перитонит, и девочка погибла. Виновный в запоздалой операции дежурный врач при разборе дела упорно старался доказать, что смерть наступила по вине заведующего отделением, который якобы плохо произвел
аппендэктомию.
Некоторые врачи, упорно защищаясь, выдвигают неоспоримый, с их точки зрения, довод: «А вы никогда не ошибались?». Таким врачам следует помнить: чужие ошибки не оправдывают их собственные.
Такое поведение — это грех самоуверенности и гордости, когда наше рациональное знание и уверенность: «я все смогу сделать», — заслоняет Христа и память о том, что врачебный дар — это дар Божий, а жизнь и здоровье пациента всецело находятся в руках Божиих.
Другой вариант деструктивного подхода — впадение в глубокую депрессию.

(1891–1954). Художник
М. В. Нестеров
«За 35 лет моей хирургической деятельности накопилось пять — шесть, а то и целый десяток таких трагических ошибок, — писал С. С. Юдин, — которые я не могу забыть десятилетиями и которые так глубоко потрясли мое сознание, чувства совесть, что, воспоминания о них я снова переживаю, как вчера, так и сегодня».
Иногда нравственный конфликт в душе врача, совершившего тяжелую ошибку с роковыми для больного последствиями, делается тяжелой личной трагедией и даже в ряде случаев завершается самоубийством. Трагический пример — самоубийство талантливого профессора-хирурга Петербургской военно-медицинской академии С. П. Коломнина, потрясшее общественность в 1886 году, после смерти больной от передозировки кокаина при проведении операции по поводу язвы прямой кишки.
Промысл Божий и врачебные грехи
Честно и смело говорил о своих ошибках основоположник отечественной нейрохирургии Н. Н. Бурденко:

(1876–1946)
Я часто и сам во время своей деятельности совершал ошибки и в диагнозе, и в технике операций… однако, в отчаяние и уныние впадать не следует. Не уныние, а еще большую жажду испытаний и самосовершенствования должны вызывать наши неудачи и несовершенное
знание
С. С. Гирголав считал:
Если врач искренне переживает свою ошибку, старается анализировать ее причину, при возможности исправить или свести к минимуму последствия ошибки, то он заслуживает сочувствия и не обвиняется коллегами. Кроме того, это снимает напряженные отношения в
коллективе.
Но, имея дерзновение, врачи должны учиться сотрудничать с Богом. Творческий врач-новатор должен молиться и испрашивать благословения Божия через священнослужителя церкви или непосредственно у Бога, а затем, с рассуждением взвесив все за и против, приступать к разработанному лечению.
Врач должен научиться преодолевать трагические ошибки своей деятельности глубоким покаянием перед Богом и молитвой о пострадавшем больном. Врачу следует помнить, что он не Бог и поэтому не в состоянии распоряжаться жизнью и смертью пациентов, даже сделав все от него зависящее.
Правильный (конструктивный) подход должен содержать:
- признание ошибки, покаяние перед Богом и исповедь;
- исправление возможного;
- извинение перед пациентом;
- анализ ошибки и стремление не повторять ее в будущем.
Грех немощи. Мы часто забываем, что врачебные ошибки должны быть предметом покаяния.
Порой от усталости, или плохого настроения, или рассеянности, или невнимательности, или болезненности телесного естества нашего мы не замечаем симптомов болезни и ставим диагноз неправильно или поздно.
Грех немощи часто связан с перегруженностью, переоценкой своих физических и интеллектуальных возможностей, самоуверенностью, т. е. с различными проявлениями гордости. Мы не хотим себе сознаться, что эта ошибка в диагностике или проводимом вмешательстве связана с тем, что мы сегодня были не в форме или по каким-то причинам задуманное не получилось. А всего-то и надо сказать: «Да, я сегодня плохо оперировал, я сделал пациенту больно, я неудачно обследовал больного, прости меня, Господи».
Грех самонадеянности. Врач, целиком уповающий на собственные силы, наносит урон своей душе и подвергает дополнительному риску жизнь и здоровье пациентов.
Грех самонадеянности — это отсутствие сотрудничества с Богом. Грех за перегруженность и неудовлетворительный хронометраж лежит на руководителях здравоохранения; при перегруженности врач должен учиться уповать на помощь Божию и содействие Божие там, где он сам не успевает или физически истощен.
Грех некомпетентности мы видим в себе, когда из-за недостаточной подготовки приносим больным страдания, которых не было бы, если бы уровень профессионального мастерства был выше.
Преодоление его — в постоянной работе над собой, над своим профессиональным уровнем, своей ленью и нерадением к специальности. Врач обязан учиться всю свою жизнь. Все быстро меняется: препараты, оборудование, ситуации. Врач — это не станок, не механизм. Это человек, практически проживающий свою жизнь вместе с больными, учитывающий, анализирующий все факторы происходящего вокруг него и адаптирующий их к ситуации.
В последнее время мы чаще отмечаем незнание, неумение даже не у молодых, а у вполне зрелых врачей. Последние были не лучшим образом научены, а, самое главное, полностью пренебрегли самообучением и самовоспитанием.
С. Я. Долецкий — детский хирург, писатель, академик АМН СССР, придавал большое значение личности врача:

(1919–1994)
Ограниченный интеллект, плохие руки, несамокритичность, небрежность, самоуверенность, сверхэмоциональность, торопливость и многое другое могут быть в равной мере связаны с недостатком воспитания, происхождением и с неблагоприятными обстоятельствами. Дефекты интеллигентности и культуры впрямую не могут быть связаны с ятрогенией, но бесспорно, имеют непосредственное начение.
Грехи сребролюбия и человекоугодия мы видим, когда на первом месте стоит желание использовать больного человека для личной финансовой или человеческой выгоды, а не послужить болящему Христу. Они преодолеваются милосердием, бескорыстием и личной благотворительностью врача: материальной или профессиональной.
Грех неблагодарности: всегда ли мы благодарим Господа за то, что Он дал возможность послужить Ему, помогает нам в лечении больных?
«Все могу во укрепляющем меня Иисусе Христе», — вот правильное внутреннее устроение врача.
Профилактика врачебных ошибок
И. А. Кассирский предупреждал, что клинико-анатомические конференции не должны превращаться в судилище патанатома над клиницистами. Вместе с тем и клиницисты должны самокритично освещать клинику прижизненных данных больного.
«На этих конференциях должны неизменно царить рабочая атмосфера и постоянно доминировать дух взаимопонимания и взаимопомощи, научной добросовестности и бескомпромиссности в отношении установления истины».
Разбирая ошибку, совершенную хирургом ради получения объективной картины, целесообразно рассмотреть всю деятельность отделения в целом, т. к. ошибка хирурга во многом может зависеть от организации работы отделения и характера взаимоотношений сотрудников. Без этого условия пострадать может хирург, много лет честно работающий, спасший сотни больных.
Надежной профилактикой многих врачебных ошибок можно считать:
- стремление к компетентности;
- систематическое неформальное повышение своих знаний;
- неуклонное добросовестное исполнение профессиональных обязанностей;
- соблюдение принципов «не вреди» и «риск только в интересах больного»;
- приучение себя не стесняться прибегать к помощи опытных коллег и консультантов;
- неизменно критическое отношение ко всем своим действиям.
Полезна практика тех отделений, где проводятся систематические гласные обзоры совершенных ошибок в присутствии всех сотрудников, способствующие предупреждению новых ошибок. Большое значение имеют клинико-анатомические конференции и лечебно-контрольные комиссии.
Но все это не заменит хранения совести врача в отношении Бога, когда лишь на Него уповает он в своем врачевании и жизни и Ему предает участь свою и своих больных — и временную, и вечную. Что же такое хранение совести в отношении к Богу? Совестливый пред Богом врач:
- не приписывает себе дары Божии;
- постоянно памятует о Боге и ходит в присутствии Божием;
- осознает себя носимым и хранимым силою Божией;
- и себя, и все свое врачебное искусство посвящает на служение Богу и во славу имени Его;
- на Него уповает в своем врачевании и жизни и Ему предает участь свою и своих больных — и временную, и вечную.
Юридические последствия врачебных ошибок
Термин «врачебная ошибка» употребляется лишь в медицинской литературе и практике. В Российском Уголовном кодексе этот термин отсутствует и доказать в суде врачебную ошибку практически невозможно.
Чаще всего уголовные дела против медиков возбуждаются по ст. 109 ч. 2. «причинение смерти по неосторожности», ст. 118 ч. 2. «причинение тяжкого вреда здоровью по неосторожности» и ст. 293 — «халатность».

Медицинское сообщество сегодня не защищено. И в нашем уставе есть целый раздел, посвященный защите врача. Это создание третейских судов, досудебное разбирательство, страхование профессиональной ответственности и т. д. Сегодня растет вал претензий к медицинским работникам. И нам надо постараться этот вал остановить. Там, где доктор виноват, он виноват. А если не виноват, мы должны его защитить.
Л. М. Рошаль, директор московского НИИ
неотложной детской хирургии и травматологии
Еще одной проблемой являются судебно-медицинские экспертизы, основные источники доказательств в подобных делах. Нередко их выводы оказываются необъективными или эксперты отказываются устанавливать причинно-следственную связь между действиями медиков и смертью пациента.
В апреле 2013 г. Минздрав опубликовал проект закона «Об обязательном страховании пациентов при оказании медицинской помощи». Документ вызвал споры в медицинской среде: многие сочли, что понятие «врачебная ошибка» в законопроекте определено некорректно. Им названо «любое, повлекшее независимо от вины медицинской организации или ее работника, причинение вреда жизни и здоровью пациента». Более уместным представляется рассматривать отдельно дефекты медицинской помощи и действия врача, повлекшие негативные последствия для здоровья пациентов, без наличия вины в действиях доктора.
Невыполнимым, по мнению многих, выглядит и намерение создавать комиссии из независимых экспертов, которые будут устанавливать врачебные ошибки, причем делать это на общественных началах. «О том, что в центре всего стоит пациент, говорится только в названии, но не в концепции этого закона», — считает Л. М. Рошаль.
Проект закона не защищает медицинские организации и врачей от исков пациентов. Поэтому у врача, находящегося в современном противоречивом законодательном поле, прежде всего, должна быть личная ответственность перед Богом за свою деятельность и здоровье пациентов.
Литература
1. Акопов В. И., Маслов Е. Н. Право в медицине. М.: Книга-сервис, 2002. 352 с.
2. Бойко Ю. Г., Силяева Н. Ф. Клинико-анатомический анализ врачебных ошибок. Минск, 1994. 106 с.
3. Давыдовский И. В. Врачебные ошибки // Советская медицина. — 1941. № 3. С. 3–10.
4. Кассирский И. А. О врачевании. Проблемы и раздумья. М., 1970. 271 с.
5. Пирогов Н. И. Собрание сочинений в 8 т. М., 1959. Т. 2. С. 13–14.
6. Ричард К. Ригельман. Как избежать врачебных ошибок. М.: Практика, 1994. 203 с.
7. Рыков В. А. Врачебная ошибка: медицинские и правовые аспекты // Медицинское право. М.: Юрист, 2005, № 1. С. 41–45
8. Эльштейн Н. В. Современный взгляд на врачебные ошибки // Терапевтический архив. — М.: Медицина, 2005. № 8. С. 88–92.